Chirurgia refrattiva
Portale del Paziente
La chirurgia refrattiva è funzionale, non estetica, e può ridurre la dipendenza da occhiali e lenti a contatto. Tuttavia, presenta molte somiglianze con la chirurgia estetica; per la maggior parte dei pazienti, la chirurgia refrattiva è elettiva e autofinanziata ed è prevalentemente fornita dal settore sanitario privato.
Le sue domande sulla chirurgia refrattiva
Lista di controllo per i pazienti
Da utilizzare durante il consulto con il chirurgo.
Rifletta con calma prima di sottoporsi a un intervento di chirurgia refrattiva. Porti questa lista di controllo al consulto con il chirurgo refrattivo che eseguirà la procedura. Discuta ogni punto con il chirurgo per aiutarla a prendere la decisione giusta per lei prima di sottoporsi a un intervento di chirurgia refrattiva.
Incontri il chirurgo oculista che eseguirà la procedura.
Scelga con attenzione il chirurgo e la clinica.
Si informi su tutti i costi previsti e possibili. Il costo dell'intervento dipenderà dal tipo di procedura concordata con il chirurgo. È necessario conoscere TUTTI i costi e i diritti di rimborso/restituzione dei depositi nel caso in cui si cambi idea dopo aver pagato in parte o per intero. Anche se per la prima visita potrebbe essere richiesto un pagamento, è bene verificare se il deposito per l'intervento è completamente rimborsabile entro un periodo di tempo ragionevole nel caso in cui si decida di non procedere. La tariffa della procedura normalmente include le visite di controllo e il trattamento per eventuali problemi derivanti dall'intervento. Chiedi per quanto tempo dopo l'intervento è possibile usufruire di ulteriori trattamenti gratuiti.
Dì al chirurgo oculista che eseguirà la procedura cosa vuoi cambiare della tua vista e perché. Fai sapere cosa considereresti un risultato positivo.
Discuti i possibili benefici e rischi di tutte le opzioni di trattamento e scopri se il chirurgo può darti i risultati desiderati. Dopo aver esaminato i risultati dei test e gli occhi, il chirurgo dovrebbe consigliarti personalmente la procedura migliore per te e chiederti il consenso.
Scopra in cosa consisterà la procedura, quali saranno i risultati, quando li vedrà e quanto dureranno. L’intervento dovrà essere ripetuto in futuro? Dove e quando si svolgerà la procedura e quanto tempo richiederà? Chieda al chirurgo quali attività potrebbero richiedere ancora l’uso di occhiali dopo l’intervento.
Come per ogni intervento chirurgico, ci sono rischi e benefici da considerare.
Scopra cosa potrebbe andare storto con la procedura che desidera, quanto è probabile che accada e cosa si può fare per correggerlo.
Chiedi al tuo chirurgo quali sono state le complicanze più comuni nella sua esperienza per questa procedura, quanto spesso si sono verificate e cosa ha fatto il chirurgo per correggerle. Considera cosa faresti se qualcosa andasse storto.
Scopra cosa aspettarsi dopo l'intervento, compreso il tempo di recupero, quanto potrebbe durare il dolore e cosa potrà e non potrà fare dopo l'intervento.
Scopri quali cure post-operatorie saranno necessarie dopo l'intervento. Chi le eseguirà e dove. Chiedi cosa sarà coperto e cosa no dal tuo pacchetto di assistenza post-operatoria, come sarai seguito e da chi, e per quanto tempo il chirurgo e l'ospedale o la clinica continueranno a supportarti. Cosa succederà se qualcosa non va secondo i piani e chi pagherà? Cosa succederà se qualcosa va storto subito dopo o se non sei soddisfatto del risultato? È possibile accedere immediatamente alle cure? Più comunemente, i problemi possono essere corretti con modifiche nella terapia farmacologica o con un intervento chirurgico aggiuntivo. In genere, questi interventi aggiuntivi sono simili all'intervento originale e hanno un periodo di recupero simile.
Perdita della vista
La perdita permanente e grave della vista è rara dopo la correzione laser della vista. Nella peggiore delle ipotesi, potrebbe essere necessario un trapianto di cornea per sostituire un blocco di tessuto danneggiato nella cornea. I problemi che possono rendere necessario il trapianto includono cicatrici dopo un'infezione o una risposta di guarigione anomala e una forma corneale instabile, detta anche ectasia corneale. Questi problemi si verificano raramente e spesso possono essere corretti senza un intervento chirurgico di trapianto. Meno di 1 paziente su 5000 necessita di un trapianto di cornea per ripristinare la vista dopo un intervento chirurgico laser, e una buona visione può essere normalmente ripristinata quando il trapianto è necessario, anche se possono essere necessari occhiali o lenti a contatto.
Intervento chirurgico aggiuntivo
Molto più comunemente, è necessario un secondo intervento per correggere un problema che si verifica al momento dell'intervento o successivamente. Normalmente si tratta di una procedura simile alla correzione laser della vista originale, con un periodo di recupero simile. Alcune di queste procedure devono essere ripetute. Se si ha un problema, il chirurgo spiegherà di cosa si tratta e perché è necessario un ulteriore intervento. Fino a 1 paziente su 10 richiede una qualche forma di intervento chirurgico aggiuntivo per ottenere un miglior risultato.
Prima di sottoporti a un intervento chirurgico, assicurati di avere i recapiti di un medico di riferimento che possa occuparsi di eventuali problemi dopo la procedura.
- Non aver paura di fare domande
- Non sentirti mai sotto pressione o costretto a dare il tuo consenso a un intervento chirurgico a causa di offerte speciali che sono solo per un periodo di tempo limitato o di sconti sul prezzo, ad esempio offerte due per uno
- Solo il chirurgo che esegue l'intervento dovrebbe consigliarti sulla scelta della procedura e ottenere il tuo consenso per l'intervento
- Puoi cambiare idea in qualsiasi momento e chiedere un secondo parere a un altro chirurgo
Dopo il consulto con il chirurgo che eseguirà l'intervento, prenditi almeno una settimana per riflettere prima dell'operazione.
L'accomodazione è il riflesso con cui l'occhio mette a fuoco un oggetto vicino modificando la forma del cristallino naturale. Con l'età il cristallino naturale diventa meno flessibile e la capacità di accomodazione diminuisce. Ciò influisce sulla visione della lettura e sulla capacità di compensare l'ipermetropia.
L'astigmatismo è una sfocatura irregolare, ovvero un occhio "più a forma di palla da rugby che di calcio". Il primo numero della prescrizione di occhiali descrive la quantità di "vista lunga o corta". Il secondo numero descrive la quantità di astigmatismo. La maggior parte di noi ha almeno un po' di astigmatismo, e una piccola quantità può persino contribuire ad ampliare la gamma di attività che si possono svolgere senza occhiali da lettura quando si invecchia.
Biometria Questo esame prevede la misurazione dell'occhio e una serie di calcoli (formule di biometria) che aiutano a determinare il giusto potere di messa a fuoco per una IOL prima di un intervento di cataratta o di RLE.
Visione binoculare è la visione misurata con i due occhi aperti.
Cataratta Quando il cristallino naturale si appanna a tal punto da rendere la visione nebulosa, si parla di cataratta.
L'intervento di cataratta consiste nella sostituzione del cristallino naturale con una IOL. L'intervento di cataratta è identico alla RLE, ma viene eseguito nei pazienti che non vedono bene nonostante l'uso di occhiali o lenti a contatto, con l'obiettivo principale di ripristinare una visione chiara.
Congiuntiva la membrana che ricopre il bianco dell'occhio. La congiuntiva produce muco per aiutare a distribuire il film lacrimale acquoso sulla superficie dell'occhio.
Cornea la parte chiara della parete oculare nella parte anteriore dell'occhio. Due terzi del potere di messa a fuoco dell'occhio si trovano nella cornea.
Epitelio corneale lo strato cutaneo della cornea.
Topografia corneale è una scansione che mappa la curvatura superficiale della cornea.
D o diottria è un'unità di misura del potere di rifrazione di una lente.
Laser a eccimeri Questo tipo di laser rimuove il tessuto mediante vaporizzazione non termica (fotoablazione). I laser a eccimeri sono estremamente precisi e non danneggiano i tessuti circostanti. Vengono utilizzati per la LASIK e per i trattamenti con laser di superficie (PRK, LASEK e TransPRK). Possono essere utilizzati per migliorare il risultato visivo dopo l'intervento di cataratta.
Laser a femtosecondi Questo tipo di laser è progettato per tagliare qualsiasi forma 3D nei tessuti oculari chiari, come il cristallino naturale o la cornea, con un elevato grado di precisione. Funzionano creando un modello 3D di minuscole bolle di gas, che viene tracciato attraverso il tessuto bersaglio ad alta velocità. I laser a femtosecondi sono sempre più utilizzati nella chirurgia della RLE e della cataratta.
I floaters sono ombre fluttuanti proiettate sulla retina da opacità del vitreo. La maggior parte di noi è consapevole dei floaters in alcune condizioni di luce.
Glaucoma Si tratta di una condizione in cui il nervo ottico viene gradualmente danneggiato causando la contrazione del campo visivo. Se non trattati, i pazienti affetti da glaucoma possono sviluppare una "visione a tunnel". Il glaucoma è spesso associato a una pressione intraoculare più alta del normale e il trattamento è incentrato su farmaci o interventi chirurgici per abbassare la pressione intraoculare.
Ipermetropia o "vista lunga". Le persone affette da ipermetropia hanno in genere una buona vista da giovani adulti. Con l'avanzare dell'età, si ritrovano a dover ricorrere agli occhiali per lettura, e poi anche per la visione da lontano. Le persone più giovani sono in grado di compensare l'ipermetropia con l'accomodazione. La quantità di ipermetropia è indicata da un numero positivo nella prescrizione degli occhiali.
IOL (lente intraoculare) Le IOL sono piccole lenti sintetiche che vengono utilizzate per sostituire il cristallino naturale nella chirurgia della cataratta e nella RLE.
Pressione intraoculare (IOP): è la pressione del liquido all'interno dell'occhio. Viene spesso misurata con un soffio d'aria nei controlli oculistici di routine o (più accuratamente) con una goccia gialla e una luce blu.
Iride è la parte colorata dell'occhio dietro la cornea che si espande e si contrae in risposta alla luce per dilatare o restringere la pupilla.
La correzione laser della vista può essere utilizzata per correggere la vista utilizzando laser a eccimeri e/o a femtosecondi per modificare la curvatura e il potere di messa a fuoco della cornea e perfezionare la visione dopo l'intervento di cataratta.
Le ghiandole di Meibomio sono ghiandole oleifere specializzate presenti nelle palpebre che, ad ogni ammiccamento, emettono uno strato di olio stabilizzante che galleggia sopra lo strato acquoso del film lacrimale. L'infiammazione dei margini palpebrali che altera questo strato (blefarite o meibomite) è uno dei motivi più comuni di disagio oculare.
Micromonovisione È il nome che spesso viene dato alla strategia di puntare su una messa a fuoco più chiara a distanza in un occhio e una messa a fuoco più chiara a distanza di braccia nell'altro. I dati provenienti dai due occhi si combinano per ampliare la gamma di messa a fuoco dei pazienti che si sottopongono a un intervento di correzione della vista nella fascia di età degli occhiali da lettura.
IOL monofocale una IOL con un unico punto di messa a fuoco. Sono le lenti più comunemente utilizzate nella chirurgia standard della cataratta. Hanno meno effetti ottici collaterali rispetto alle lenti multifocali, ma di solito sono necessari gli occhiali per almeno alcune attività dopo l'impianto.
IOL multifocale una IOL con più di un punto di messa a fuoco chiaro. Le IOL multifocali sono spesso utilizzate nella RLE per contribuire ad aumentare la libertà dagli occhiali nel campo della visione da vicino, oltre a fornire una buona visione da lontano.
Miopia o "vista corta". Le persone affette da miopia sono in grado di vedere da vicino ma non da lontano. In genere hanno bisogno di occhiali per la prima volta da bambini in età scolare. La quantità di miopia è indicata con un numero negativo nella prescrizione degli occhiali.
Lente naturale La lente naturale si trova appena dietro la pupilla ed è sospesa da una serie di microligamenti simili a un trampolino dal muscolo ciliare, che si contrae durante l'accomodazione. La lente naturale rappresenta un terzo del potere di messa a fuoco dell'occhio ed è l'elemento flessibile della messa a fuoco. La lente naturale diventa meno flessibile con l'età. Con l'avanzare dell'età diventa anche meno chiaro. Se il cristallino naturale si appanna a tal punto da rendere la visione nebulosa, si parla di cataratta.
La facoemulsificazione è la tecnica standard per liquefare il cristallino naturale nella chirurgia della cataratta e nella RLE. L'energia erogata a frequenze ultrasoniche dalla punta di una sonda sottile e cava liquefa il cristallino. Il fluido viene lavato continuamente nell'occhio intorno alla sonda e il materiale liquefatto della lente viene aspirato. Mentre in precedenza il cristallino naturale doveva essere sgusciato via come un pisello, la facoemulsificazione consente di rimuoverlo attraverso un minuscolo foro nell'occhio. Questo sviluppo ha rivoluzionato la moderna chirurgia della cataratta. I laser a femtosecondi sono ora comunemente utilizzati per rompere il cristallino in piccoli frammenti prima della facoemulsificazione.
Opacizzazione della capsula posteriore (PCO) Nella chirurgia della cataratta e nella RLE, la IOL viene impiantata all'interno della capsula del cristallino naturale. Questa sottile membrana trasparente avvolge la IOL e la stabilizza nella posizione naturale nell'occhio. Come parte di questo processo di guarigione, la membrana spesso si appanna, causando una graduale perdita della vista dopo l'intervento. Si tratta dell'opacizzazione della capsula posteriore (PCO). Può essere trattata con successo con una piccola procedura laser una tantum chiamata capsulotomia YAG.
Presbiopia perdita della capacità di leggere e di mettere a fuoco un oggetto vicino senza l'ausilio di occhiali.
Distacco posteriore del vitreo (PVD) Con l'avanzare dell'età, il gel vitreo si riduce e spesso si stacca dalla parte posteriore dell'occhio. Per alcuni di noi questo evento passa inosservato. Per altri, invece, una nuova pioggia di floaters li spingerà a sottoporsi a una visita oculistica. I medici che visitano i pazienti dopo un PVD osservano attentamente l'eventuale attaccamento anomalo del gel alla retina che potrebbe portare a un distacco di retina.
Rifrazione È l'esame che viene eseguito per determinare i numeri della prescrizione degli occhiali e la quantità di miopia, ipermetropia o astigmatismo.
Chirurgia refrattiva è un altro nome per indicare la chirurgia di correzione della vista o la chirurgia per ridurre la necessità di occhiali e lenti a contatto.
Retina il tappeto di cellule sensibili alla luce che riveste la parte posteriore dell'occhio, talvolta descritto come "la pellicola della macchina fotografica". Le immagini vengono messe a fuoco sulla retina dalla cornea, la lente naturale. Le informazioni provenienti dalla retina vengono trasmesse attraverso il nervo ottico alle aree visive del cervello.
Distacco della retina La retina a volte si stacca dalla parete dell'occhio e dal suo apporto di sangue. È necessario un intervento chirurgico urgente per riattaccare la retina e prevenire la perdita della vista. I pazienti con miopia elevata hanno maggiori probabilità di avere un distacco di retina. I distacchi di retina sono inoltre più frequenti nei primi anni dopo l'intervento di cataratta o di RLE. I segnali di allarme sono un improvviso cambiamento della visione con perdita di campo (un'ombra scura in una parte del campo visivo), luci lampeggianti (archi di luce, anche a occhi chiusi) e una nuova improvvisa pioggia di floaters.
RLE (refractive lens exchange) si tratta di un intervento chirurgico per sostituire il cristallino naturale con una IOL. L'RLE è identico all'intervento di cataratta, ma viene eseguito su pazienti che possono vedere chiaramente se indossano occhiali o lenti a contatto. Lo scopo della RLE è quello di aiutare le persone a vedere chiaramente per un maggior numero di attività senza occhiali o lenti a contatto.
Film lacrimale Una pellicola umida multistrato che ricopre la parte anteriore dell'occhio, essenziale per la visione e il comfort. Uno strato di muco prodotto da cellule specializzate nella congiuntiva aiuta lo strato acquoso del film lacrimale a diffondersi nell'occhio. Lo strato acquoso è stabilizzato, tra un battito di ciglia e l'altro, da uno strato oleoso che forma una sottile pellicola (un po' come la benzina che galleggia sull'acqua) e agisce per prevenire l'evaporazione localizzata. Lo strato oleoso viene pompato da ghiandole specializzate nelle palpebre, chiamate ghiandole di Meibomio, ogni volta che sbattiamo le palpebre.
Acuità visiva È la principale misura della capacità visiva e viene testata chiedendo di leggere una tabella con lettere più piccole su ogni riga. Quanto più bassa è la linea che si legge, tanto migliore è l'acutezza visiva. Le misure sono espresse come frazione. Se l'acutezza visiva è 6/6 (normale), si può vedere a 6 metri ciò che una persona normovedente può vedere a 6 metri. Se l'acutezza visiva è di 6/9, si può vedere a 6 metri ciò che una persona normovedente può vedere a 9 metri di distanza, ecc. Negli Stati Uniti, la stessa misurazione viene fatta in piedi, con 6 metri che corrispondono a circa 20 piedi. Molti conoscono la definizione americana di visione normale "20/20". Questa corrisponde alla visione 6/6 nella misurazione britannica.
Vitreo: è il gel che riempie la parte posteriore dell'occhio. Tende a ridursi con l'età e accumula rughe e opacità che proiettano ombre fluttuanti (floaters) sulla retina.
La capsulotomia YAG è una piccola procedura laser una tantum utilizzata per trattare l'opacizzazione della capsula posteriore (PCO).
Correzione della vista con laser
I moderni laser chirurgici sono in grado di modificare con grande precisione la curvatura e il potere di focalizzazione della superficie anteriore dell'occhio (la cornea) per correggere miopia, ipermetropia e astigmatismo.
Vengono comunemente utilizzati tre tipi di procedure: LASIK, trattamenti laser superficiali (PRK, LASEK, TransPRK) e KLEx. I rischi e i benefici sono simili e tutte queste procedure producono normalmente ottimi risultati nei pazienti giusti. Le differenze tra queste procedure di correzione della vista con il laser sono spiegate di seguito. Se sei idoneo alla correzione della vista con il laser, il tuo chirurgo discuterà quale tipo di procedura è l'opzione migliore per te.
Per la maggior parte dei pazienti, la vista dopo la correzione laser è simile alla vista con le lenti a contatto prima dell'intervento, senza il potenziale disagio e le limitazioni di attività. Gli occhiali possono essere ancora necessari per alcune attività dopo il trattamento, in particolare per la lettura nei pazienti più anziani. Oltre il 95% dei pazienti è soddisfatto del risultato dell'intervento e molti lo descrivono come un cambiamento di vita.
Sebbene la correzione laser della vista sia spesso associata a procedure di chirurgia estetica, i benefici sono principalmente funzionali. È progettata per rendere meno dipendenti da occhiali e lenti a contatto, aiutando a condurre più facilmente uno stile di vita attivo. La miopia e l'astigmatismo normalmente si stabilizzano alla fine dell'adolescenza o all'inizio dei 20 anni, ma i cambiamenti naturali della prescrizione possono verificarsi in qualsiasi fase della vita. Quindi, a volte è necessario ripetere la correzione laser della vista.
Devi avere più di 18 anni e una prescrizione stabile per gli occhiali. Normalmente si definisce stabile una prescrizione che non ha subito variazioni superiori a 0,5 unità (0,5 D) negli ultimi due anni.
Sei più idoneo alla correzione laser della vista se la prescrizione per gli occhiali, che può essere fornita dal tuo ottico/optometrista,
è compresa nell'intervallo:
- Fino a -10,00 D di miopia o non vedere bene da lontano
- Fino a +4,00 D di ipermetropia o non vedere bene da vicino
- Fino a ±6,00 D di astigmatismo
La correzione laser della vista può essere efficace per prescrizioni più elevate in alcuni pazienti. Al contrario, alcuni pazienti con prescrizioni più basse possono essere più adatti alle tecniche di impianto di lenti. Il chirurgo consiglierà le migliori opzioni di trattamento dopo aver esaminato le misurazioni dei test e la salute degli occhi. La miopia e l'astigmatismo normalmente causano una scarsa visione da lontano a partire dall'adolescenza. L'ipermetropia colpisce di solito le persone più avanti con gli anni, dai trent'anni in su. I pazienti più giovani con ipermetropia spesso non hanno problemi di vista. Questo perché la flessibilità del cristallino naturale dell'occhio permette loro di compensare. Poiché il cristallino si irrigidisce con l'età, i pazienti ipermetropi si ritrovano prima a dipendere maggiormente dagli occhiali da lettura rispetto alle persone con una vista normale, per poi scoprire di aver bisogno degli occhiali anche per la distanza. La perdita della vista da vicino dovuta all'età può spesso essere compensata con la correzione laser della vista. Dalla metà dei 40 anni in poi, i chirurghi spesso mirano a una buona visione da lontano in un occhio e a una buona visione a distanza di un braccio nell'altro.
Con entrambi gli occhi aperti, l'input visivo binoculare si combina per estendere la gamma di messa a fuoco. La visione da vicino viene almeno parzialmente ripristinata con un compromesso relativamente piccolo dal punto di vista ottico. Variazioni di questo approccio, commercializzate con una varietà di marchi, sono spesso utilizzate per migliorare la distanza ravvicinata nei pazienti più anziani sottoposti a correzione laser della vista. Potresti non essere idoneo alla correzione laser della vista se hai altri problemi agli occhi, tra cui la cataratta, o problemi di salute della superficie oculare. A molti portatori di lenti a contatto viene erroneamente diagnosticata la secchezza oculare e viene detto loro che quindi non sono adatti alla correzione laser della vista. I portatori di lenti a contatto a volte avvertono fastidio alla superficie oculare, spesso curabile. La correzione laser della vista può essere una buona soluzione per i pazienti che hanno difficoltà con le lenti a contatto.
Alternative alla chirurgia per la correzione della vista
Le tecniche di impianto di lenti che si sono evolute dalla moderna chirurgia della cataratta possono essere più adatte ad alcuni pazienti. Esistono due categorie principali di correzione della vista basate sull'impianto di lenti: la sostituzione refrattiva del cristallino (RLE) e le lenti intraoculari fachiche (PIOL). La RLE è identica alla moderna chirurgia della cataratta, ma viene eseguita con l'obiettivo principale di aumentare la libertà dagli occhiali. La RLE è spesso preferita alla correzione laser della vista per i pazienti in età pensionabile, in cui sono comuni le prime fasi della cataratta. Nella RLE, il cristallino naturale viene sostituito con un cristallino artificiale impiantato a fine intervento.

I passi di RLE
Viene utilizzata una varietà di impianti diversi, comprese le lenti multifocali progettate per ridurre la dipendenza dagli occhiali per la visione da vicino, intermedia e da lontano.

Diversi tipi di IOL
Nei pazienti più giovani, le lenti artificiali chiamate lenti intraoculari fachiche (PIOL) sono spesso una buona alternativa quando la prescrizione degli occhiali è al di fuori della gamma normale per la correzione della vista con il laser.
Le PIOL vengono impiantate davanti alla lente naturale senza sostituirla.

Lente fachica in situ
Procedure laser alternative
La differenza principale tra le procedure di correzione della vista con il laser è la velocità di recupero. I pazienti sottoposti a LASIK sono spesso in grado di tornare al lavoro il giorno dopo l'intervento. Il recupero visivo dopo trattamenti laser superficiali e SMILE può essere più lento e i pazienti sottoposti a alcuni trattamenti (PRK, LASEK, TransPRK) possono aver bisogno di una settimana o più prima di essere in grado di guidare. Sebbene il recupero visivo possa essere più lento dopo i trattamenti laser superficiali o dopo SMILE, i pazienti possono tornare prima agli sport di contatto, mentre i pazienti LASIK devono aspettare almeno un mese. Inoltre, il recupero del comfort della superficie oculare può essere leggermente più veloce dopo SMILE. Ma le differenze tra le tecniche sono piccole e un lieve fastidio alla superficie oculare nel periodo iniziale dopo tutte le forme di correzione laser della vista è normale.
I risultati visivi a tre mesi sono ugualmente buoni per tutti i tipi di correzione laser della vista.
Continuare con gli occhiali o le lenti a contatto.
La correzione laser della vista è facoltativa. Ciò significa che si può scegliere di procedere in qualsiasi momento o di non farlo affatto. L'alternativa è continuare con gli occhiali o le lenti a contatto.
Gli occhiali non comportano rischi a meno di traumi severi, ma possono limitare la gamma di attività che si possono svolgere in modo sicuro e confortevole, in particolare lo sport e l'esercizio fisico.
Le lenti a contatto offrono una buona visione a tutto tondo. Non si appannano durante lo sport e ti aiutano a essere più attivo; ma possono essere scomode quando si viaggia, rendono più difficili gli sport acquatici e non devono essere indossate durante la doccia, il nuoto o durante il sonno. L'uso delle lenti a contatto è talvolta associato a fastidio alla superficie oculare e può essere complicato da infezioni che minacciano la vista. I rischi e i benefici della correzione laser della vista devono essere valutati rispetto a quelli dell'uso delle lenti a contatto, poiché questa è la principale alternativa per le persone attive che prendono in considerazione la chirurgia correttiva della vista.
Rischi dell'uso delle lenti a contatto
Continuare a usare le lenti a contatto è spesso la principale alternativa per le persone che prendono in considerazione la chirurgia correttiva della vista. Se si seguono i giusti consigli di sicurezza, l'uso delle lenti a contatto è a basso rischio; ma circa 1 su 3000 portatori ogni anno svilupperà una grave infezione corneale.
Per ridurre al minimo questo rischio, non si dovrebbe nuotare o fare la doccia con le lenti a contatto e non si dovrebbero lavare con l'acqua del rubinetto. Dormire con le lenti a contatto, comprese quelle progettate per essere indossate durante la notte, aumenta significativamente il rischio di infezione. Le lenti morbide monouso giornaliere sono più sicure delle lenti non monouso.
Tutte le procedure di correzione laser della vista vengono eseguite utilizzando colliri anestetici e una clip a molla per consentire di sbattere le palpebre in sicurezza durante l'intervento. Si rimane sdraiati per tutta la durata dell'intervento. Di solito si operano entrambi gli occhi e l'intervento dura in genere circa mezz'ora. È possibile tornare a casa lo stesso giorno dell'intervento.
LASIK
(laser in situ keratomileusis) viene eseguito tipicamente utilizzando 2 laser: uno (laser a femtosecondi) per preparare un sottile strato protettivo (il lembo LASIK), che viene sollevato prima che un secondo (laser ad eccimeri) rimuova un pezzo di tessuto a forma di lente per rimodellare la cornea sottostante. Lo strato protettivo viene quindi riposizionato e si mantiene in posizione senza punti di sutura.

Laser In Situ Keratomileusis (LASIK)
KLEx
Il trattamento (Keratorefractive Lenticule EXtraction è il nuovo nome per SMILE (Small Incision Lenticule Extraction). La KLEx utilizza un laser a femtosecondi, dello stesso tipo utilizzato per creare un lembo LASIK, per delineare nel contesto della cornea un pezzo di tessuto a forma di lente che viene poi rimosso dal chirurgo attraverso una piccola incisione. È come la LASIK senza il lembo della LASIK, ma il tessuto può essere rimosso da una posizione leggermente più profonda nella cornea ed il suo spessore è leggermente maggiore e. I risultati finali sono simili a quelli della LASIK e dei trattamenti laser superficiali.

Estrazione di lenticolo attraverso piccola incisione (KLEx-SMILE)
Trattamenti laser superficiali
I trattamenti laser superficiali (PRK, LASEK e TransPRK) utilizzano gli stessi laser ad eccimeri per eseguire un'identica rimozione di un pezzo di tessuto a forma di lente immediatamente sottostante lo strato epiteliale trasparente della cornea.

Cheratectomia fotorefrattiva (PRK)
Lo strato epiteliale trasparente ricresce in circa una settimana, poi si leviga otticamente per completare il recupero visivo nei tre mesi successivi. Mentre lo strato epiteliale ricresce, la superficie dell'occhio è normalmente molto dolorante. Questa è una delle principali differenze tra trattamenti laser superficiali e LASIK o KLEx, che mirano entrambi a mantenere intatto lo strato epiteliale corneale. Tutti i trattamenti laser superficiali producono risultati simili e l'unica differenza tra loro è il modo in cui viene rimosso l’epitelio della cornea. Nella PRK e nella LASEK l’epitelio viene rimosso dal chirurgo, nella LASEK viene prima applicato alcol diluito per renderlo più rigido e maneggevole. Alcuni moderni sistemi laser ad eccimeri sono in grado di rimuovere l’epitelio corneale come parte del trattamento di rimodellamento. Questo è chiamato TransPRK. L'area di rimozione dello strato cutaneo nella TransPRK è ridotta al minimo necessario per rimodellare la cornea sottostante, accorciando il tempo di recupero
di 1 o 2 giorni rispetto alla PRK e alla LASEK.

Gli effetti collaterali sono problemi che la maggior parte dei pazienti manifesta in una certa misura dopo l'intervento chirurgico. Di solito migliorano con il tempo, ma non sempre si risolvono completamente.
Visione
La maggior parte dei pazienti, in particolare quelli che hanno bisogno di occhiali con una gradazione più alta, manifesta alcuni effetti collaterali di dispersione della luce nel periodo immediatamente successivo alla correzione laser della vista. Questi possono assumere varie forme, tra cui abbagliamento, aloni, mosche volanti, stelle filanti e immagini fantasma. Un sintomo comune è l'aumento dei riflessi dei fari delle auto in arrivo e all'inizio può essere difficile guidare di notte.

Possibili effetti visivi del trattamento laser
Con i moderni sistemi laser, gli effetti collaterali visivi sono generalmente lievi e migliorano nel giro di pochi mesi. I problemi duraturi sono rari, ma possono comunque verificarsi.
Comfort oculare
Altri effetti collaterali comuni sono l'offuscamento intermittente (visione variabile) e il fastidio alla superficie oculare (sintomi dell'occhio secco). Entrambi sono causati dalla ridotta stabilità del film lacrimale tra un battito di ciglia e l'altro. La stabilità del film lacrimale migliora nel giro di pochi mesi dopo il trattamento, man mano che la superficie corneale guarisce. Durante il periodo di guarigione, la maggior parte dei pazienti riesce a stare bene utilizzando integratori lacrimali quando necessario. Il comfort oculare di solito ritorna normale entro pochi mesi dal trattamento e, per chi indossa lenti a contatto in particolare, può essere migliore dopo la correzione laser della vista che non prima. Per i pazienti con una superficie oculare normale prima dell'intervento, i problemi duraturi sono rari.
Aspetto degli occhi
Dopo qualsiasi tipo di intervento chirurgico agli occhi, sono spesso visibili delle chiazze rosse sul bianco dell'occhio, particolarmente comuni dopo il LASIK. Si tratta di emorragie sottocongiuntivali causate da una piccola perdita di sangue sotto la membrana trasparente (la congiuntiva) che ricopre la parte bianca della parete oculare. Sebbene possano essere piuttosto sgradevoli, le chiazze rosse sono temporanee e non influiscono sulla salute dell'occhio, ma possono impiegare fino a 6 settimane per scomparire completamente.
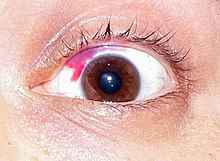
Se in età avanzata dovessi sviluppare un nuovo problema di salute oculare, la correzione laser della vista non dovrebbe impedirti di ricevere un trattamento efficace.
I comuni problemi di salute oculare come la retinopatia diabetica e la degenerazione maculare legata all'età vengono monitorati e trattati normalmente dopo la correzione laser della vista.
La correzione laser della vista può influire sulle misurazioni della pressione oculare utilizzate per verificare la presenza di glaucoma, causandone una lettura errata, soprattutto nei pazienti che hanno subito un trattamento per miopia elevata. È possibile correggere la misurazione della pressione oculare per assicurarsi che il glaucoma venga individuato in una fase precoce e trattato in modo efficace; tuttavia, quando ci si sottopone a controlli o trattamenti per il glaucoma, è opportuno ricordare all'optometrista o al medico che ci si è sottoposti a correzione laser della vista. Una registrazione dell'ultima prescrizione di occhiali prima della correzione laser della vista può aiutare a regolare con maggiore precisione le letture della pressione oculare. La correzione laser della vista può ridurre la precisione della correzione della messa a fuoco e della vista dopo un futuro intervento di cataratta. Qualsiasi effetto negativo è minimo e si riduce man mano che un numero maggiore di pazienti che hanno già subito una correzione laser della vista entrano nella fascia di età della cataratta e si comprendono meglio le modifiche ai calcoli di selezione dell'impianto della lente. Se ci si deve sottoporre a un intervento di cataratta, è bene ricordarsi di dire al chirurgo che ci si è già sottoposti a una correzione laser della vista. Questo aiuta il chirurgo ad apportare le giuste modifiche alla selezione dell'impianto della lente.
Si può mangiare e bere normalmente prima dell'intervento ed è possibile assumere farmaci regolari come al solito. Devi essere sveglio per la correzione laser della vista in modo da poter guardare verso una luce di riferimento. Questo aiuta a mantenere l'occhio nella posizione corretta durante il trattamento.Rimani il più rilassato possibile durante l'intervento e cerca di tenere la testa ferma dopo che il chirurgo l'ha posizionata comodamente. La maggior parte delle persone è ansiosa prima di un intervento chirurgico. Il chirurgo è abituato a questo e ti spiegherà la procedura, incoraggiandoti in ogni fase. Mantieni un respiro calmo e comunica al chirurgo se hai bisogno di una pausa. Un farmaco ansiolitico e miorilassante come il diazepam può essere utile, soprattutto se tendi a chiudere gli occhi quando vengono toccati.
Se sei preoccupato, parlane con il chirurgo prima del giorno dell'intervento.
I moderni sistemi laser mantengono l'occhio fermo con una leggera aspirazione o dispongono di precisi sistemi di tracciamento che seguono i movimenti oculari durante l'intervento, mentre una molletta a molla viene utilizzata per tenere le palpebre aperte. Quindi, non dovresti preoccuparti troppo di muoverti o sbattere le palpebre durante la procedura. Ma cerca di ascoltare le istruzioni e di tenere gli occhi sulla luce di fissazione quando ti viene chiesto di farlo. È importante mantenere gli occhi ben lubrificati nelle prime ore dopo il trattamento, soprattutto dopo il LASIK. Rimani sveglio, ma riposa con gli occhi chiusi quando puoi e usa frequentemente gocce lubrificanti. Puoi lavarti e fare la doccia normalmente dal primo giorno dopo il LASIK o SMILE e una volta rimosse le eventuali lenti a contatto con bendaggio utilizzate dopo il trattamento laser superficiale, in genere dal 4° al 7° giorno dopo l'intervento. La maggior parte dei chirurghi consiglia di non nuotare per una settimana e, dopo il LASIK, di non praticare sport di contatto per un mese. Gli sport senza contatto, come la palestra e il jogging, possono essere ripresi dal primo giorno dopo l'intervento.
Imposta un promemoria e usa le gocce antibiotiche e antinfiammatorie come prescritto per aiutare gli occhi a guarire bene. È bene lasciare almeno due minuti tra i diversi tipi di collirio in modo che ciascuno di essi venga assorbito bene prima di applicare la goccia successiva. Se si dimentica la prima volta o non si è sicuri, applicare una seconda goccia non è un problema. Nelle prime settimane dopo l'intervento è normale che la vista e il comfort siano variabili ed è necessaria pazienza. Ma non devi avere paura di contattare il chirurgo se hai dubbi o se hai una lesione all'occhio. Devi contattare il chirurgo senza indugio se hai dolore crescente, sensibilità alla luce, arrossamento, visione offuscata o una lesione all'occhio seguita da dolore, visione offuscata o lacrimazione. Potresti non essere consapevole di un problema che richiede un trattamento nella fase di guarigione. Quindi, assicurati di partecipare agli appuntamenti di controllo anche se i tuoi occhi sembrano a posto.
La chirurgia per correggere la necessità di occhiali o lenti a contatto può non essere coperta dai regimi di assicurazione sanitaria privata. La tua clinica dovrebbe essere chiara fin dall'inizio sul costo totale della procedura. Questo normalmente include visite cliniche di follow-up e trattamenti per eventuali problemi derivanti dall'intervento. Anche i trattamenti laser aggiuntivi per perfezionare il risultato visivo sono normalmente inclusi in questo costo, di solito fino a un anno dopo l'intervento. Sebbene la maggior parte dei cambiamenti di prescrizione a partire da tre mesi dopo l'intervento siano molto piccoli, possono essere necessari fino a due anni prima che i risultati della correzione laser della vista si stabilizzino completamente. La maggior parte dei problemi che richiedono ulteriori trattamenti si verificherebbero entro questo periodo. La maggior parte delle cliniche non accetta una responsabilità a tempo indeterminato e addebiterà i trattamenti aggiuntivi relativi ai cambiamenti naturali della prescrizione che si verificano dopo uno-due anni dalla correzione laser della vista. Anche i trattamenti o gli esami per eventuali problemi di salute oculare non correlati vengono normalmente addebitati separatamente.
L'accomodazione è il riflesso con cui l'occhio mette a fuoco un oggetto vicino modificando la forma del cristallino naturale. Con l'età il cristallino naturale diventa meno flessibile e la capacità di accomodazione diminuisce. Ciò influisce sulla visione della lettura e sulla capacità di compensare l'ipermetropia.
L'astigmatismo è una sfocatura irregolare, ovvero un occhio "più a forma di palla da rugby che di calcio". Il primo numero della prescrizione di occhiali descrive la quantità di "vista lunga o corta". Il secondo numero descrive la quantità di astigmatismo. La maggior parte di noi ha almeno un po' di astigmatismo, e una piccola quantità può persino contribuire ad ampliare la gamma di attività che si possono svolgere senza occhiali da lettura quando si invecchia.
Biometria Questo esame prevede la misurazione dell'occhio e una serie di calcoli (formule di biometria) che aiutano a determinare il giusto potere di messa a fuoco per una IOL prima di un intervento di cataratta o di RLE.
Visione binoculare è la visione misurata con i due occhi aperti.
Cataratta Quando il cristallino naturale si appanna a tal punto da rendere la visione nebulosa, si parla di cataratta.
L'intervento di cataratta consiste nella sostituzione del cristallino naturale con una IOL. L'intervento di cataratta è identico alla RLE, ma viene eseguito nei pazienti che non vedono bene nonostante l'uso di occhiali o lenti a contatto, con l'obiettivo principale di ripristinare una visione chiara.
Congiuntiva la membrana che ricopre il bianco dell'occhio. La congiuntiva produce muco per aiutare a distribuire il film lacrimale acquoso sulla superficie dell'occhio.
Cornea la parte chiara della parete oculare nella parte anteriore dell'occhio. Due terzi del potere di messa a fuoco dell'occhio si trovano nella cornea.
Epitelio corneale lo strato cutaneo della cornea.
Topografia corneale è una scansione che mappa la curvatura superficiale della cornea.
D o diottria è un'unità di misura del potere di rifrazione di una lente.
Laser a eccimeri Questo tipo di laser rimuove il tessuto mediante vaporizzazione non termica (fotoablazione). I laser a eccimeri sono estremamente precisi e non danneggiano i tessuti circostanti. Vengono utilizzati per la LASIK e per i trattamenti con laser di superficie (PRK, LASEK e TransPRK). Possono essere utilizzati per migliorare il risultato visivo dopo l'intervento di cataratta.
Laser a femtosecondi Questo tipo di laser è progettato per tagliare qualsiasi forma 3D nei tessuti oculari chiari, come il cristallino naturale o la cornea, con un elevato grado di precisione. Funzionano creando un modello 3D di minuscole bolle di gas, che viene tracciato attraverso il tessuto bersaglio ad alta velocità. I laser a femtosecondi sono sempre più utilizzati nella chirurgia della RLE e della cataratta.
I floaters sono ombre fluttuanti proiettate sulla retina da opacità del vitreo. La maggior parte di noi è consapevole dei floaters in alcune condizioni di luce.
Glaucoma Si tratta di una condizione in cui il nervo ottico viene gradualmente danneggiato causando la contrazione del campo visivo. Se non trattati, i pazienti affetti da glaucoma possono sviluppare una "visione a tunnel". Il glaucoma è spesso associato a una pressione intraoculare più alta del normale e il trattamento è incentrato su farmaci o interventi chirurgici per abbassare la pressione intraoculare.
Ipermetropia o "vista lunga". Le persone affette da ipermetropia hanno in genere una buona vista da giovani adulti. Con l'avanzare dell'età, si ritrovano a dover ricorrere agli occhiali per lettura, e poi anche per la visione da lontano. Le persone più giovani sono in grado di compensare l'ipermetropia con l'accomodazione. La quantità di ipermetropia è indicata da un numero positivo nella prescrizione degli occhiali.
IOL (lente intraoculare) Le IOL sono piccole lenti sintetiche che vengono utilizzate per sostituire il cristallino naturale nella chirurgia della cataratta e nella RLE.
Pressione intraoculare (IOP): è la pressione del liquido all'interno dell'occhio. Viene spesso misurata con un soffio d'aria nei controlli oculistici di routine o (più accuratamente) con una goccia gialla e una luce blu.
Iride è la parte colorata dell'occhio dietro la cornea che si espande e si contrae in risposta alla luce per dilatare o restringere la pupilla.
La correzione laser della vista può essere utilizzata per correggere la vista utilizzando laser a eccimeri e/o a femtosecondi per modificare la curvatura e il potere di messa a fuoco della cornea e perfezionare la visione dopo l'intervento di cataratta.
Le ghiandole di Meibomio sono ghiandole oleifere specializzate presenti nelle palpebre che, ad ogni ammiccamento, emettono uno strato di olio stabilizzante che galleggia sopra lo strato acquoso del film lacrimale. L'infiammazione dei margini palpebrali che altera questo strato (blefarite o meibomite) è uno dei motivi più comuni di disagio oculare.
Micromonovisione È il nome che spesso viene dato alla strategia di puntare su una messa a fuoco più chiara a distanza in un occhio e una messa a fuoco più chiara a distanza di braccia nell'altro. I dati provenienti dai due occhi si combinano per ampliare la gamma di messa a fuoco dei pazienti che si sottopongono a un intervento di correzione della vista nella fascia di età degli occhiali da lettura.
IOL monofocale una IOL con un unico punto di messa a fuoco. Sono le lenti più comunemente utilizzate nella chirurgia standard della cataratta. Hanno meno effetti ottici collaterali rispetto alle lenti multifocali, ma di solito sono necessari gli occhiali per almeno alcune attività dopo l'impianto.
IOL multifocale una IOL con più di un punto di messa a fuoco chiaro. Le IOL multifocali sono spesso utilizzate nella RLE per contribuire ad aumentare la libertà dagli occhiali nel campo della visione da vicino, oltre a fornire una buona visione da lontano.
Miopia o "vista corta". Le persone affette da miopia sono in grado di vedere da vicino ma non da lontano. In genere hanno bisogno di occhiali per la prima volta da bambini in età scolare. La quantità di miopia è indicata con un numero negativo nella prescrizione degli occhiali.
Lente naturale La lente naturale si trova appena dietro la pupilla ed è sospesa da una serie di microligamenti simili a un trampolino dal muscolo ciliare, che si contrae durante l'accomodazione. La lente naturale rappresenta un terzo del potere di messa a fuoco dell'occhio ed è l'elemento flessibile della messa a fuoco. La lente naturale diventa meno flessibile con l'età. Con l'avanzare dell'età diventa anche meno chiaro. Se il cristallino naturale si appanna a tal punto da rendere la visione nebulosa, si parla di cataratta.
La facoemulsificazione è la tecnica standard per liquefare il cristallino naturale nella chirurgia della cataratta e nella RLE. L'energia erogata a frequenze ultrasoniche dalla punta di una sonda sottile e cava liquefa il cristallino. Il fluido viene lavato continuamente nell'occhio intorno alla sonda e il materiale liquefatto della lente viene aspirato. Mentre in precedenza il cristallino naturale doveva essere sgusciato via come un pisello, la facoemulsificazione consente di rimuoverlo attraverso un minuscolo foro nell'occhio. Questo sviluppo ha rivoluzionato la moderna chirurgia della cataratta. I laser a femtosecondi sono ora comunemente utilizzati per rompere il cristallino in piccoli frammenti prima della facoemulsificazione.
Opacizzazione della capsula posteriore (PCO) Nella chirurgia della cataratta e nella RLE, la IOL viene impiantata all'interno della capsula del cristallino naturale. Questa sottile membrana trasparente avvolge la IOL e la stabilizza nella posizione naturale nell'occhio. Come parte di questo processo di guarigione, la membrana spesso si appanna, causando una graduale perdita della vista dopo l'intervento. Si tratta dell'opacizzazione della capsula posteriore (PCO). Può essere trattata con successo con una piccola procedura laser una tantum chiamata capsulotomia YAG.
Presbiopia perdita della capacità di leggere e di mettere a fuoco un oggetto vicino senza l'ausilio di occhiali.
Distacco posteriore del vitreo (PVD) Con l'avanzare dell'età, il gel vitreo si riduce e spesso si stacca dalla parte posteriore dell'occhio. Per alcuni di noi questo evento passa inosservato. Per altri, invece, una nuova pioggia di floaters li spingerà a sottoporsi a una visita oculistica. I medici che visitano i pazienti dopo un PVD osservano attentamente l'eventuale attaccamento anomalo del gel alla retina che potrebbe portare a un distacco di retina.
Rifrazione È l'esame che viene eseguito per determinare i numeri della prescrizione degli occhiali e la quantità di miopia, ipermetropia o astigmatismo.
Chirurgia refrattiva è un altro nome per indicare la chirurgia di correzione della vista o la chirurgia per ridurre la necessità di occhiali e lenti a contatto.
Retina il tappeto di cellule sensibili alla luce che riveste la parte posteriore dell'occhio, talvolta descritto come "la pellicola della macchina fotografica". Le immagini vengono messe a fuoco sulla retina dalla cornea, la lente naturale. Le informazioni provenienti dalla retina vengono trasmesse attraverso il nervo ottico alle aree visive del cervello.
Distacco della retina La retina a volte si stacca dalla parete dell'occhio e dal suo apporto di sangue. È necessario un intervento chirurgico urgente per riattaccare la retina e prevenire la perdita della vista. I pazienti con miopia elevata hanno maggiori probabilità di avere un distacco di retina. I distacchi di retina sono inoltre più frequenti nei primi anni dopo l'intervento di cataratta o di RLE. I segnali di allarme sono un improvviso cambiamento della visione con perdita di campo (un'ombra scura in una parte del campo visivo), luci lampeggianti (archi di luce, anche a occhi chiusi) e una nuova improvvisa pioggia di floaters.
RLE (refractive lens exchange) si tratta di un intervento chirurgico per sostituire il cristallino naturale con una IOL. L'RLE è identico all'intervento di cataratta, ma viene eseguito su pazienti che possono vedere chiaramente se indossano occhiali o lenti a contatto. Lo scopo della RLE è quello di aiutare le persone a vedere chiaramente per un maggior numero di attività senza occhiali o lenti a contatto.
Film lacrimale Una pellicola umida multistrato che ricopre la parte anteriore dell'occhio, essenziale per la visione e il comfort. Uno strato di muco prodotto da cellule specializzate nella congiuntiva aiuta lo strato acquoso del film lacrimale a diffondersi nell'occhio. Lo strato acquoso è stabilizzato, tra un battito di ciglia e l'altro, da uno strato oleoso che forma una sottile pellicola (un po' come la benzina che galleggia sull'acqua) e agisce per prevenire l'evaporazione localizzata. Lo strato oleoso viene pompato da ghiandole specializzate nelle palpebre, chiamate ghiandole di Meibomio, ogni volta che sbattiamo le palpebre.
Acuità visiva È la principale misura della capacità visiva e viene testata chiedendo di leggere una tabella con lettere più piccole su ogni riga. Quanto più bassa è la linea che si legge, tanto migliore è l'acutezza visiva. Le misure sono espresse come frazione. Se l'acutezza visiva è 6/6 (normale), si può vedere a 6 metri ciò che una persona normovedente può vedere a 6 metri. Se l'acutezza visiva è di 6/9, si può vedere a 6 metri ciò che una persona normovedente può vedere a 9 metri di distanza, ecc. Negli Stati Uniti, la stessa misurazione viene fatta in piedi, con 6 metri che corrispondono a circa 20 piedi. Molti conoscono la definizione americana di visione normale "20/20". Questa corrisponde alla visione 6/6 nella misurazione britannica.
Vitreo: è il gel che riempie la parte posteriore dell'occhio. Tende a ridursi con l'età e accumula rughe e opacità che proiettano ombre fluttuanti (floaters) sulla retina.
La capsulotomia YAG è una piccola procedura laser una tantum utilizzata per trattare l'opacizzazione della capsula posteriore (PCO).
Impianto di lenti intraoculari fachiche
Le lenti che vengono impiantate nell'occhio per correggere la vista senza rimuovere la lente naturale sono chiamate lenti intraoculari fachiche (PIOL). Le PIOL sono realizzate in plastica sintetica trasparente. Si posizionano appena davanti o appena dietro la pupilla, un po' come se si inserissero le lenti a contatto negli occhi.
L'impianto di PIOL è efficace nel trattamento di prescrizioni elevate di occhiali ed è ampiamente utilizzato per trattare pazienti più giovani che non sono adatti alla chirurgia laser dell'occhio. Il tipo più comune di PIOL impiantato in tutto il mondo è un modello morbido e flessibile progettato per essere posizionato nella camera posteriore dell’occhio, appena dietro la pupilla e davanti alla lente naturale dell'occhio. Non è possibile vedere o sentire queste lenti (Visian ICL o altri modelli) dopo l'impianto e non è necessario pulirle.

L'altro tipo principale di PIOL è il PIOL Artisan/Artiflex. Questa PIOL si aggancia all'iride nella camera anteriore dell’occhio, proprio davanti alla pupilla, e a volte è visibile come un luccichio nell'occhio. Come per le lenti da camera posteriore, non è possibile sentire i PIOL Artisan/Artiflex dopo l'impianto e non è necessario pulirli.

Lenti intraoculari Artisan/Artiflex in posizione
Se sei idoneo all'impianto di lenti intraoculari personalizzate, il chirurgo ti consiglierà il tipo più adatto a te.
Le lenti intraoculari personalizzate sono molto efficaci nel trattamento sia dell'astigmatismo che delle prescrizioni elevate.
Per la maggior parte dei pazienti, la vista dopo l'intervento chirurgico è simile a quella con le lenti a contatto prima dell'intervento, senza il disagio e le limitazioni alle attività.
Dopo il trattamento, per alcune attività potrebbero essere ancora necessari gli occhiali, in particolare per la lettura nei pazienti più anziani, ma si tratterà di lenti con una prescrizione bassa e relativamente poco costose.
Oltre il 95% dei pazienti è soddisfatto dell'esito dell'intervento e molti lo descrivono come un punto di svolta nella propria vita. Sebbene l'impianto di PIOL sia spesso associato a procedure di chirurgia estetica, i benefici sono principalmente funzionali. È progettato per rendere meno dipendenti da occhiali e lenti a contatto, aiutando a condurre più facilmente uno stile di vita attivo. La miopia e l'astigmatismo normalmente si stabilizzano alla fine dell'adolescenza o all'inizio dei vent'anni, ma i cambiamenti naturali della prescrizione possono verificarsi in qualsiasi fase della vita. Quindi, la correzione laser della vista è talvolta necessaria per migliorare la visione da lontano negli anni successivi all'impianto di PIOL.
Ai giovani pazienti non idonei alla correzione laser della vista viene spesso offerto l'impianto di PIOL. Questo perché i PIOL possono correggere una gamma più ampia di prescrizioni di occhiali rispetto alla correzione laser della vista e possono essere un'opzione più sicura se si hanno problemi preesistenti alla cornea o alla superficie oculare.
Devi avere più di 18 anni e una prescrizione stabile per gli occhiali. Normalmente si definisce come tale una variazione non superiore a 0,5 unità (0,5 D) negli ultimi 2 anni.
La gamma di prescrizioni per occhiali che possono essere trattate efficacemente è approssimativamente:
- Fino a -23,50 D di miopia o "vista corta "
- Fino a +12,00 D di ipermetropia o "vista lunga"
- Fino a ±4,50D di astigmatismo
La correzione laser supplementare della vista può essere utilizzata per estendere questo intervallo ai pazienti idonei con prescrizioni molto elevate in un trattamento combinato comunemente chiamato BIOPTICS. Si tratta di un trattamento combinato che include sia la correzione con lenti che quella con il laser. L'impianto PIOL potrebbe non essere adatto a chi ha altri problemi di salute agli occhi, tra cui cataratta, glaucoma o infiammazione ricorrente dell'occhio (uveite). È inoltre necessario avere abbastanza spazio nella parte anteriore dell'occhio per inserire in sicurezza il PIOL. Questo viene normalmente determinato da una scansione dell'occhio durante la visita iniziale.
Alternative alla chirurgia per la correzione della vista
L'impianto PIOL è una delle tre principali categorie di operazioni per correggere la vista. Le altre due sono la correzione laser della vista e la sostituzione refrattiva del cristallino (RLE).
- La correzione laser della vista non richiede l'impianto di una lente e funziona alterando la curvatura e la potenza di messa a fuoco della superficie anteriore dell'occhio.
- La RLE è identica alla moderna chirurgia della cataratta e funziona sostituendo il cristallino naturale con una lente impiantata.
La correzione laser della vista è generalmente preferita se si ha una prescrizione di occhiali di basso potere. Questo perché ci sono pochissimi rischi a lungo termine associati alla correzione laser della vista; mentre problemi come la cataratta possono verificarsi molti anni dopo l'impianto di PIOL. I pazienti più anziani con una prescrizione di occhiali di alto potere sono più a rischio di sviluppare una cataratta dopo l'impianto di PIOL e hanno già perso la maggior parte della flessibilità di messa a fuoco fornita dalla lente naturale dell'occhio. Quindi, dopo i 50 anni circa, la RLE è solitamente l'opzione migliore se non si è idonei alla correzione laser della vista. Il chirurgo consiglierà le migliori opzioni di trattamento dopo aver esaminato i test di misurazione e la salute dei tuoi occhi.
PIOL alternative
Diversi tipi di PIOL hanno un diverso profilo di sicurezza. Dei due tipi principali attualmente disponibili (ICL e Artisan/Artiflex), l'ICL è facile da impiantare attraverso una piccola incisione nell'occhio e ha un ottimo record di sicurezza a lungo termine. Il dimensionamento può essere un problema per l'ICL e alcuni ICL devono essere sostituiti subito dopo l'operazione iniziale. Le lenti a clip sull'iride (Artisan/Artiflex) hanno il vantaggio di essere di taglia unica, ma dopo l'impianto è necessario un monitoraggio annuale della salute degli occhi.
Continuare con gli occhiali o le lenti a contatto
L'impianto di PIOL è elettivo. Ciò significa che si può scegliere di procedere in qualsiasi momento o di non farlo affatto. L'alternativa è continuare con gli occhiali o le lenti a contatto. Gli occhiali non comportano rischi, ma possono essere costosi per chi ha una prescrizione elevata e limitano molto la gamma di attività, in particolare lo sport. Le lenti a contatto offrono una buona visione a tutto tondo. Non si appannano durante lo sport e ti aiutano a essere più attivo; ma possono essere scomode quando si viaggia, rendono più difficili gli sport acquatici e non devono essere indossate durante la doccia, il nuoto o durante il sonno. L'uso delle lenti a contatto è talvolta associato a fastidio alla superficie oculare e può essere complicato da infezioni che minacciano la vista. I rischi e i benefici dell'impianto di PIOL devono essere bilanciati con quelli dell'uso continuato delle lenti a contatto, poiché questa è la principale alternativa per le persone attive che prendono in considerazione un intervento di correzione della vista.
L'impianto di PIOL viene eseguito utilizzando un collirio anestetico integrato da un'iniezione endovenosa o intramuscolare per rilassare il paziente, se necessario. L'anestetico può anche essere iniettato sul retro dell'occhio per evitare movimenti eccessivi. Una clip a molla che tiene le palpebre aperte consente di sbattere le palpebre in sicurezza durante l'intervento.
Il chirurgo eseguirà l'intervento sotto un microscopio. Il paziente sarà sdraiato sotto una tenda chirurgica con aria fresca che entra dal basso. Un telo di plastica adesiva copre la pelle intorno all'occhio e sposta le ciglia. Per preparare l'occhio all'intervento vengono somministrati farmaci dilatatori della pupilla sotto forma di gocce o di pallina posta sotto la palpebra inferiore.
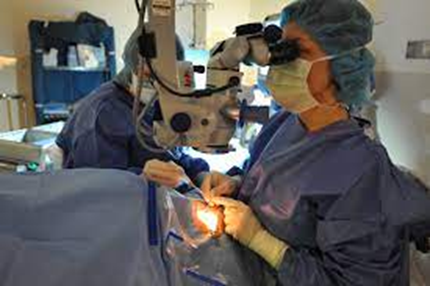
Le fasi essenziali dell'intervento sono:
- Punti di ingresso: formazione di piccole incisioni di ingresso autosigillanti nella parte anteriore dell'occhio, alla giunzione del bianco dell'occhio e della cornea.
- Inserimento della PIOL: iniezione della PIOL e dispiegamento in posizione utilizzando un gel di supporto per riempire la parte anteriore dell'occhio. A volte viene formato un piccolo foro di drenaggio di bypass nell'iride, ma questa fase aggiuntiva non è più necessaria per le ICL più recenti (v4c e successive) nei pazienti miopi.
- Lavaggio e riempimento: lavaggio del gel di supporto e riempimento con liquido e antibiotici. La sutura dell'occhio è spesso necessaria per le PIOL Artisan.
Alcuni centri offrono l'intervento chirurgico per entrambi gli occhi nello stesso giorno. Più comunemente, l'intervento chirurgico al secondo occhio viene posticipato di un giorno o più per garantire che il recupero nel primo occhio stia procedendo bene e, per le ICL, che la dimensione nel primo occhio sia corretta.
L'intervento dura in genere circa 20 minuti per occhio. È possibile tornare a casa il giorno stesso dell'intervento.
In tutte le forme di chirurgia oculare, possono verificarsi problemi durante l'operazione o successivamente nel periodo di guarigione. I problemi possono causare una perdita permanente e grave della vista (visione peggiore dello standard di guida nell'occhio interessato che non può essere corretta con occhiali o lenti a contatto). Più comunemente, i problemi possono essere corretti con modifiche nella terapia farmacologica o con un ulteriore intervento chirurgico. In genere, questi interventi aggiuntivi sono simili all'intervento originale e hanno un periodo di recupero simile. Diversi tipi di PIOL hanno diversi rischi associati. Il chirurgo si assicurerà di fornire consigli chiari e pertinenti al tipo di lente consigliato.
Perdita della vista
La perdita permanente e grave della vista è molto rara dopo l'impianto di ICL. Le cause includono danni al nervo nella parte posteriore dell'occhio causati da un improvviso aumento della pressione del fluido all'interno dell'occhio dopo l'intervento chirurgico e danni alla retina causati da infezione o distacco della retina. Gli improvvisi aumenti di pressione sono molto meno comuni con la più recente ICL v4c utilizzata per il trattamento dei pazienti miopi. La ICL v4c consente il flusso naturale del fluido attraverso la pupilla e non richiede un foro di drenaggio di bypass nell'iride. Se si verificano comunque aumenti di pressione, ciò è dovuto normalmente alla rimozione incompleta del gel di supporto, un problema che può essere risolto in modo relativamente semplice con un ulteriore lavaggio. Tutti i pazienti con alti livelli di miopia hanno un rischio maggiore di distacco della retina. Questo rischio non è aumentato dall'impianto di ICL, che non comporta un intervento chirurgico al compartimento posteriore dell'occhio. I tassi di infezione dopo l'impianto di ICL sono molto bassi (circa 1 su 6000). La perdita completa della vista può verificarsi dopo qualsiasi operazione che coinvolga l'interno dell'occhio; ma questo è raro dopo l'impianto di ICL. Sebbene la pressione del fluido aumenti e possa verificarsi un'infezione dopo l'impianto di PIOL Artisan/Artiflex, il rischio di problemi che portano alla perdita della vista è generalmente legato a complicazioni successive, in particolare l'opacizzazione della cornea. Questi problemi possono spesso essere individuati in una fase precoce e possono essere parzialmente o completamente risolti dalla rimozione del PIOL.
Dopo l'impianto di PIOL Artisan/Artiflex, di solito si consiglia una visita annuale dal chirurgo oculista per tutta la vita, mentre dopo l'impianto di ICL, per il quale il principale rischio a lungo termine è la formazione di cataratta, è sufficiente un controllo standard della salute degli occhi una volta ogni 2-3 anni. Di solito queste visite sono a pagamento.
Intervento chirurgico aggiuntivo
Le cataratte possono manifestarsi prima di quanto sarebbe accaduto in assenza di un impianto PIOL. L'intervento di cataratta può essere normalmente combinato con la rimozione della PIOL, se necessario, e la sostituzione di una nuova lente durante l'intervento di cataratta aiuta a ridurre al minimo la necessità di ulteriori occhiali. In altre parole, l'impianto PIOL non impedisce di sottoporsi con successo a un intervento di cataratta o RLE in età avanzata, se necessario. Per dimensionare le PIOL da camera posteriore vengono utilizzate tecniche statistiche. La previsione della dimensione a volte è errata e in circa 1 caso su 40 la PIOL deve essere sostituita con una lente di dimensioni diverse per ottenere il miglior adattamento nell'occhio. A volte è necessaria anche una piccola rotazione della posizione di un impianto in camera posteriore dopo l'intervento chirurgico per ottimizzare la correzione dell'astigmatismo. Per le IOL Artisan/Artiflex, la scelta della misura non è un problema, poiché una volta scelta la misura, è adatta a tutti. Ma a volte sono necessarie procedure di riposizionamento dopo l'impianto iniziale. Le IOL possono essere rimosse se causano problemi. Questo di solito significa che la vista e la salute degli occhi saranno le stesse di prima dell'impianto della IOL. Ma non tutti i problemi causati dalle IOL possono essere corretti rimuovendole, e potrebbe essere necessario un trattamento aggiuntivo anche dopo la rimozione della IOL.
La rimozione della PIOL da camera posteriore è rara, a meno che non sia necessario un intervento di cataratta o una lente di dimensioni diverse. Le PIOL Artisan/Artiflex da camera anteriore vengono talvolta rimosse per prevenire un ulteriore deterioramento della salute dell'occhio se sembra che il rischio di opacizzazione corneale stia aumentando (come misurato dal conteggio delle cellule endoteliali sul retro della cornea come parte della visita annuale), o se ci sono problemi persistenti di infiammazione oculare.
Rischi dell'uso delle lenti a contatto
Continuare a portare le lenti a contatto è spesso l'alternativa principale per chi sta valutando un intervento di correzione della vista. Se si seguono i giusti consigli di sicurezza, l'uso delle lenti a contatto è a basso rischio; ma circa 1 portatore su 3000 sviluppa ogni anno una grave infezione corneale. Per ridurre al minimo questo rischio, non si dovrebbe nuotare o fare la doccia con le lenti a contatto e non si dovrebbero lavare con l'acqua del rubinetto. Dormire con le lenti a contatto, comprese quelle progettate per essere indossate durante la notte, aumenta significativamente il rischio di infezione. Le lenti morbide monouso giornaliere sono più sicure delle lenti non monouso.
Gli effetti collaterali sono problemi che la maggior parte dei pazienti sperimenta in una certa misura dopo l'intervento chirurgico. Normalmente migliorano con il tempo, ma non sempre si risolvono completamente.
Visione
È normale avvertire alcuni effetti collaterali di dispersione della luce nel periodo immediatamente successivo all'impianto di PIOL, in particolare se la prescrizione di occhiali molto elevata. Questi possono assumere varie forme, tra cui abbagliamento, aloni, bagliori e immagini fantasma. Un sintomo comune è l'aumento dei riflessi dei fari delle auto in arrivo e all'inizio può essere difficile guidare di notte.

Effetti visivi della PIOL
Gli effetti collaterali visivi sono generalmente lievi e migliorano nel giro di pochi mesi. La PIOL può essere rimossa se gli effetti collaterali visivi persistono, ma raramente è necessario.
Comfort oculare
Nei primi mesi dopo la maggior parte degli interventi chirurgici agli occhi è comune un certo fastidio alla superficie oculare. Questo è solitamente lieve dopo l'impianto di PIOL e altamente variabile, spesso colpisce un occhio più dell'altro. Il trattamento e la prevenzione si basano sulla garanzia che la superficie dell'occhio sia sana prima e dopo l'intervento. I colliri lubrificanti possono essere utili e possono essere assunti in sicurezza in aggiunta agli altri farmaci quando necessario. Per i pazienti con una superficie oculare normale prima dell'intervento, i problemi duraturi sono insoliti.
Aspetto degli occhi
Dopo qualsiasi tipo di intervento chirurgico agli occhi, sul bianco dell'occhio sono spesso visibili delle macchie rosse. Si tratta di emorragie sottocongiuntivali, causate da una piccola fuoriuscita di sangue sotto la membrana trasparente che ricopre la parte bianca della parete oculare. Anche se possono essere piuttosto antiestetiche, le macchie rosse sono temporanee e non compromettono la salute dell'occhio, ma possono impiegare fino a sei settimane per scomparire completamente.

Le PIOL da camera posteriore non sono visibili. Ma potresti notare un luccichio nell'occhio causato da un riflesso della lente dopo l'impianto di una lente intraoculare personalizzata Artisan/Verisyse.
Se in età avanzata dovessi sviluppare un nuovo problema alla vista, l'impianto di PIOL non dovrebbe impedirti di sottoporsi a un trattamento efficace. I comuni problemi alla vista, come il glaucoma, la retinopatia diabetica e la degenerazione maculare legata all'età, possono essere monitorati e trattati normalmente dopo l'impianto di PIOL.
Se dopo l'impianto di PIOL è necessario un intervento di cataratta, la PIOL dovrà essere rimossa come parte della procedura di cataratta. Le ICL possono essere rimosse in modo sicuro attraverso una normale incisione di accesso alla cataratta, mentre la rimozione di Artisan PIOL può richiedere un accesso più ampio. Alcuni dei vantaggi della chirurgia della cataratta a foro chiave (nessun punto di sutura, recupero rapido e minore necessità di occhiali) sono ridotti se è necessario un accesso più ampio all'occhio.
La maggior parte dei pazienti viene sottoposta all'impianto di PIOL in anestesia locale. È possibile mangiare e bere normalmente prima dell'intervento e si dovrebbero assumere i farmaci regolari come al solito. La maggior parte dei chirurghi lavora con un anestesista per monitorare la salute del paziente e ottimizzare il comfort durante l'intervento, somministrando sedativi ove necessario. Mantieni la respirazione calma, rimani il più rilassato possibile e cerca di tenere ferma la testa dopo che il chirurgo l'ha posizionata comodamente. Puoi aiutare il chirurgo ad applicare il telo protettivo aprendo entrambi gli occhi all'inizio dell'intervento. Non c'è problema a sbattere le palpebre una volta messo il telo. Basta guardare dritto davanti a sé la luce brillante della sala operatoria con entrambi gli occhi aperti, ma sbattere le palpebre quando necessario. Guardare in alto verso la luce brillante del microscopio aiuta a mantenere gli occhi nella posizione migliore.
Il chirurgo ti spiegherà la procedura, incoraggiandoti in ogni fase. Fai sapere al chirurgo se provi qualche fastidio e se hai bisogno di tossire, starnutire o fare una pausa. Al termine dell'intervento, per proteggerti durante il viaggio di ritorno a casa, potrebbe essere applicata una protezione in plastica trasparente sull'occhio.
Il personale infermieristico fornirà informazioni post-operatorie e mostrerà come indossare la protezione per gli occhi durante la notte (fino a 1 settimana dopo l'impianto di PIOL). È possibile lavarsi e fare la doccia normalmente dal giorno successivo all'intervento. La maggior parte dei chirurghi consiglia di non nuotare per una settimana e di non praticare sport di contatto per un mese. Gli sport senza contatto, come la palestra e il jogging, possono essere ripresi dal giorno successivo all'intervento. Il chirurgo consiglierà quando è sicuro ricominciare a guidare. Di solito, questo avviene entro pochi giorni dall'intervento.
Imposta un promemoria e usa l'antibiotico e le gocce antinfiammatorie come prescritto per aiutare gli occhi a guarire bene. È bene lasciare almeno due minuti tra i diversi tipi di collirio in modo che ciascuno di essi venga assorbito bene prima di applicare la goccia successiva. Se salti la prima volta o non sei sicuro, applicare una seconda goccia non è un problema.Nelle prime settimane dopo l'impianto di PIOL è normale che la vista e il comfort siano variabili ed è necessaria pazienza. Ma il disagio è solitamente lieve e la vista normalmente si riprende sostanzialmente entro due o tre giorni una volta che l'effetto dei farmaci dilatatori della pupilla è svanito. Informa immediatamente il chirurgo o un pronto soccorso oculistico se dopo l'intervento avverti un dolore sempre più intenso, sensibilità alla luce, arrossamento, visione offuscata. Potresti non essere consapevole di un problema che richiede un trattamento nella fase di guarigione. Quindi, assicurati di presentarti agli appuntamenti di controllo anche se i tuoi occhi sembrano a posto.
La chirurgia per correggere la necessità di occhiali o lenti a contatto non è coperta dai regimi di assicurazione sanitaria privata. La tua clinica dovrebbe essere chiara fin dall'inizio sul costo totale della procedura. Le visite di controllo e il trattamento di eventuali problemi derivanti dall'intervento sono solitamente inclusi in questo costo per un periodo massimo di 12 mesi dopo l'intervento. La vista si stabilizza rapidamente dopo l'impianto di PIOL, ma i problemi derivanti dall'impianto di PIOL, in particolare la cataratta, possono verificarsi molti anni dopo. La maggior parte delle cliniche non accetta una responsabilità a tempo indeterminato e addebiterà un costo per ulteriori trattamenti relativi a cambiamenti naturali della prescrizione o a un nuovo problema di salute degli occhi.
L'accomodazione è il riflesso con cui l'occhio mette a fuoco un oggetto vicino modificando la forma del cristallino naturale. Con l'età il cristallino naturale diventa meno flessibile e la capacità di accomodazione diminuisce. Ciò influisce sulla visione della lettura e sulla capacità di compensare l'ipermetropia.
L'astigmatismo è una sfocatura irregolare, ovvero un occhio "più a forma di palla da rugby che di calcio". Il primo numero della prescrizione di occhiali descrive la quantità di "vista lunga o corta". Il secondo numero descrive la quantità di astigmatismo. La maggior parte di noi ha almeno un po' di astigmatismo, e una piccola quantità può persino contribuire ad ampliare la gamma di attività che si possono svolgere senza occhiali da lettura quando si invecchia.
Biometria Questo esame prevede la misurazione dell'occhio e una serie di calcoli (formule di biometria) che aiutano a determinare il giusto potere di messa a fuoco per una IOL prima di un intervento di cataratta o di RLE.
Visione binoculare è la visione misurata con i due occhi aperti.
Cataratta Quando il cristallino naturale si appanna a tal punto da rendere la visione nebulosa, si parla di cataratta.
L'intervento di cataratta consiste nella sostituzione del cristallino naturale con una IOL. L'intervento di cataratta è identico alla RLE, ma viene eseguito nei pazienti che non vedono bene nonostante l'uso di occhiali o lenti a contatto, con l'obiettivo principale di ripristinare una visione chiara.
Congiuntiva la membrana che ricopre il bianco dell'occhio. La congiuntiva produce muco per aiutare a distribuire il film lacrimale acquoso sulla superficie dell'occhio.
Cornea la parte chiara della parete oculare nella parte anteriore dell'occhio. Due terzi del potere di messa a fuoco dell'occhio si trovano nella cornea.
Epitelio corneale lo strato cutaneo della cornea.
Topografia corneale è una scansione che mappa la curvatura superficiale della cornea.
D o diottria è un'unità di misura del potere di rifrazione di una lente.
Laser a eccimeri Questo tipo di laser rimuove il tessuto mediante vaporizzazione non termica (fotoablazione). I laser a eccimeri sono estremamente precisi e non danneggiano i tessuti circostanti. Vengono utilizzati per la LASIK e per i trattamenti con laser di superficie (PRK, LASEK e TransPRK). Possono essere utilizzati per migliorare il risultato visivo dopo l'intervento di cataratta.
Laser a femtosecondi Questo tipo di laser è progettato per tagliare qualsiasi forma 3D nei tessuti oculari chiari, come il cristallino naturale o la cornea, con un elevato grado di precisione. Funzionano creando un modello 3D di minuscole bolle di gas, che viene tracciato attraverso il tessuto bersaglio ad alta velocità. I laser a femtosecondi sono sempre più utilizzati nella chirurgia della RLE e della cataratta.
I floaters sono ombre fluttuanti proiettate sulla retina da opacità del vitreo. La maggior parte di noi è consapevole dei floaters in alcune condizioni di luce.
Glaucoma Si tratta di una condizione in cui il nervo ottico viene gradualmente danneggiato causando la contrazione del campo visivo. Se non trattati, i pazienti affetti da glaucoma possono sviluppare una "visione a tunnel". Il glaucoma è spesso associato a una pressione intraoculare più alta del normale e il trattamento è incentrato su farmaci o interventi chirurgici per abbassare la pressione intraoculare.
Ipermetropia o "vista lunga". Le persone affette da ipermetropia hanno in genere una buona vista da giovani adulti. Con l'avanzare dell'età, si ritrovano a dover ricorrere agli occhiali per lettura, e poi anche per la visione da lontano. Le persone più giovani sono in grado di compensare l'ipermetropia con l'accomodazione. La quantità di ipermetropia è indicata da un numero positivo nella prescrizione degli occhiali.
IOL (lente intraoculare) Le IOL sono piccole lenti sintetiche che vengono utilizzate per sostituire il cristallino naturale nella chirurgia della cataratta e nella RLE.
Pressione intraoculare (IOP): è la pressione del liquido all'interno dell'occhio. Viene spesso misurata con un soffio d'aria nei controlli oculistici di routine o (più accuratamente) con una goccia gialla e una luce blu.
Iride è la parte colorata dell'occhio dietro la cornea che si espande e si contrae in risposta alla luce per dilatare o restringere la pupilla.
La correzione laser della vista può essere utilizzata per correggere la vista utilizzando laser a eccimeri e/o a femtosecondi per modificare la curvatura e il potere di messa a fuoco della cornea e perfezionare la visione dopo l'intervento di cataratta.
Le ghiandole di Meibomio sono ghiandole oleifere specializzate presenti nelle palpebre che, ad ogni ammiccamento, emettono uno strato di olio stabilizzante che galleggia sopra lo strato acquoso del film lacrimale. L'infiammazione dei margini palpebrali che altera questo strato (blefarite o meibomite) è uno dei motivi più comuni di disagio oculare.
Micromonovisione È il nome che spesso viene dato alla strategia di puntare su una messa a fuoco più chiara a distanza in un occhio e una messa a fuoco più chiara a distanza di braccia nell'altro. I dati provenienti dai due occhi si combinano per ampliare la gamma di messa a fuoco dei pazienti che si sottopongono a un intervento di correzione della vista nella fascia di età degli occhiali da lettura.
IOL monofocale una IOL con un unico punto di messa a fuoco. Sono le lenti più comunemente utilizzate nella chirurgia standard della cataratta. Hanno meno effetti ottici collaterali rispetto alle lenti multifocali, ma di solito sono necessari gli occhiali per almeno alcune attività dopo l'impianto.
IOL multifocale una IOL con più di un punto di messa a fuoco chiaro. Le IOL multifocali sono spesso utilizzate nella RLE per contribuire ad aumentare la libertà dagli occhiali nel campo della visione da vicino, oltre a fornire una buona visione da lontano.
Miopia o "vista corta". Le persone affette da miopia sono in grado di vedere da vicino ma non da lontano. In genere hanno bisogno di occhiali per la prima volta da bambini in età scolare. La quantità di miopia è indicata con un numero negativo nella prescrizione degli occhiali.
Lente naturale La lente naturale si trova appena dietro la pupilla ed è sospesa da una serie di microligamenti simili a un trampolino dal muscolo ciliare, che si contrae durante l'accomodazione. La lente naturale rappresenta un terzo del potere di messa a fuoco dell'occhio ed è l'elemento flessibile della messa a fuoco. La lente naturale diventa meno flessibile con l'età. Con l'avanzare dell'età diventa anche meno chiaro. Se il cristallino naturale si appanna a tal punto da rendere la visione nebulosa, si parla di cataratta.
La facoemulsificazione è la tecnica standard per liquefare il cristallino naturale nella chirurgia della cataratta e nella RLE. L'energia erogata a frequenze ultrasoniche dalla punta di una sonda sottile e cava liquefa il cristallino. Il fluido viene lavato continuamente nell'occhio intorno alla sonda e il materiale liquefatto della lente viene aspirato. Mentre in precedenza il cristallino naturale doveva essere sgusciato via come un pisello, la facoemulsificazione consente di rimuoverlo attraverso un minuscolo foro nell'occhio. Questo sviluppo ha rivoluzionato la moderna chirurgia della cataratta. I laser a femtosecondi sono ora comunemente utilizzati per rompere il cristallino in piccoli frammenti prima della facoemulsificazione.
Opacizzazione della capsula posteriore (PCO) Nella chirurgia della cataratta e nella RLE, la IOL viene impiantata all'interno della capsula del cristallino naturale. Questa sottile membrana trasparente avvolge la IOL e la stabilizza nella posizione naturale nell'occhio. Come parte di questo processo di guarigione, la membrana spesso si appanna, causando una graduale perdita della vista dopo l'intervento. Si tratta dell'opacizzazione della capsula posteriore (PCO). Può essere trattata con successo con una piccola procedura laser una tantum chiamata capsulotomia YAG.
Presbiopia perdita della capacità di leggere e di mettere a fuoco un oggetto vicino senza l'ausilio di occhiali.
Distacco posteriore del vitreo (PVD) Con l'avanzare dell'età, il gel vitreo si riduce e spesso si stacca dalla parte posteriore dell'occhio. Per alcuni di noi questo evento passa inosservato. Per altri, invece, una nuova pioggia di floaters li spingerà a sottoporsi a una visita oculistica. I medici che visitano i pazienti dopo un PVD osservano attentamente l'eventuale attaccamento anomalo del gel alla retina che potrebbe portare a un distacco di retina.
Rifrazione È l'esame che viene eseguito per determinare i numeri della prescrizione degli occhiali e la quantità di miopia, ipermetropia o astigmatismo.
Chirurgia refrattiva è un altro nome per indicare la chirurgia di correzione della vista o la chirurgia per ridurre la necessità di occhiali e lenti a contatto.
Retina il tappeto di cellule sensibili alla luce che riveste la parte posteriore dell'occhio, talvolta descritto come "la pellicola della macchina fotografica". Le immagini vengono messe a fuoco sulla retina dalla cornea, la lente naturale. Le informazioni provenienti dalla retina vengono trasmesse attraverso il nervo ottico alle aree visive del cervello.
Distacco della retina La retina a volte si stacca dalla parete dell'occhio e dal suo apporto di sangue. È necessario un intervento chirurgico urgente per riattaccare la retina e prevenire la perdita della vista. I pazienti con miopia elevata hanno maggiori probabilità di avere un distacco di retina. I distacchi di retina sono inoltre più frequenti nei primi anni dopo l'intervento di cataratta o di RLE. I segnali di allarme sono un improvviso cambiamento della visione con perdita di campo (un'ombra scura in una parte del campo visivo), luci lampeggianti (archi di luce, anche a occhi chiusi) e una nuova improvvisa pioggia di floaters.
RLE (refractive lens exchange) si tratta di un intervento chirurgico per sostituire il cristallino naturale con una IOL. L'RLE è identico all'intervento di cataratta, ma viene eseguito su pazienti che possono vedere chiaramente se indossano occhiali o lenti a contatto. Lo scopo della RLE è quello di aiutare le persone a vedere chiaramente per un maggior numero di attività senza occhiali o lenti a contatto.
Film lacrimale Una pellicola umida multistrato che ricopre la parte anteriore dell'occhio, essenziale per la visione e il comfort. Uno strato di muco prodotto da cellule specializzate nella congiuntiva aiuta lo strato acquoso del film lacrimale a diffondersi nell'occhio. Lo strato acquoso è stabilizzato, tra un battito di ciglia e l'altro, da uno strato oleoso che forma una sottile pellicola (un po' come la benzina che galleggia sull'acqua) e agisce per prevenire l'evaporazione localizzata. Lo strato oleoso viene pompato da ghiandole specializzate nelle palpebre, chiamate ghiandole di Meibomio, ogni volta che sbattiamo le palpebre.
Acuità visiva È la principale misura della capacità visiva e viene testata chiedendo di leggere una tabella con lettere più piccole su ogni riga. Quanto più bassa è la linea che si legge, tanto migliore è l'acutezza visiva. Le misure sono espresse come frazione. Se l'acutezza visiva è 6/6 (normale), si può vedere a 6 metri ciò che una persona normovedente può vedere a 6 metri. Se l'acutezza visiva è di 6/9, si può vedere a 6 metri ciò che una persona normovedente può vedere a 9 metri di distanza, ecc. Negli Stati Uniti, la stessa misurazione viene fatta in piedi, con 6 metri che corrispondono a circa 20 piedi. Molti conoscono la definizione americana di visione normale "20/20". Questa corrisponde alla visione 6/6 nella misurazione britannica.
Vitreo: è il gel che riempie la parte posteriore dell'occhio. Tende a ridursi con l'età e accumula rughe e opacità che proiettano ombre fluttuanti (floaters) sulla retina.
La capsulotomia YAG è una piccola procedura laser una tantum utilizzata per trattare l'opacizzazione della capsula posteriore (PCO).
Sostituzione della lente refrattiva
La sostituzione della lente refrattiva (RLE) è identica alla moderna chirurgia della cataratta. Entrambe le operazioni prevedono la sostituzione della lente naturale con una IOL. L'unica differenza è che la chirurgia della cataratta viene eseguita principalmente per correggere la sfocatura o la dispersione della luce causata da una lente naturale appannata, mentre la RLE viene eseguita per ridurre la necessità di occhiali o lenti a contatto. Il potere di messa a fuoco della IOL può essere scelto per ridurre la dipendenza dagli occhiali dopo l'intervento.
L'impianto di IOL è un po' come costruire occhiali o lenti a contatto nei propri occhi.
Esistono tre tipi principali di IOL:
- IOL monofocali - le IOL monofocali mirano a ridurre la dipendenza dagli occhiali per la visione da lontano (guida)
- IOL multifocali - le IOL multifocali mirano a ridurre la dipendenza dagli occhiali per una gamma più ampia di attività, compresa la visione intermedia (schermi di computer) e da vicino (lettura)
- Profondità di campo estesa (EDOF) e IOL monofocali potenziate: forniscono una buona visione da lontano e intermedia senza occhiali, ma potrebbero essere necessari occhiali da lettura. La visione da lettura può essere ottenuta senza occhiali sottocorreggendo un occhio per la distanza in modo da renderlo leggermente miope
Se sei idoneo per la RLE, il tuo chirurgo discuterà quale tipo di IOL è l'opzione migliore per te

Circa quattro pazienti su cinque non hanno più bisogno di occhiali dopo la RLE con le moderne IOL multifocali ampiamente utilizzate.
Se dopo l'intervento hai bisogno di occhiali, di solito è per un'attività specifica a distanza ravvicinata, intermedia o lontana.
Circa il 95% dei pazienti è soddisfatto del risultato dell'intervento e molti lo descrivono come un cambiamento di vita.
Sebbene la RLE sia spesso associata a procedure di chirurgia estetica, i benefici sono principalmente funzionali. È progettata per rendere meno dipendenti da occhiali e lenti a contatto, aiutando a condurre più facilmente uno stile di vita attivo. La RLE elimina la necessità di un intervento di cataratta in età avanzata ed è spesso preferita alla correzione laser della vista per i pazienti in età pensionabile, nei quali sono spesso già presenti le prime fasi di formazione della cataratta. In assenza di un nuovo problema di salute agli occhi, la vista normalmente rimane buona e la prescrizione degli occhiali normalmente rimane stabile dopo la RLE. Se si verifica un deterioramento della vista negli anni successivi all'intervento, spesso può essere invertito con una piccola procedura laser una tantum chiamata capsulotomia YAG.
Se hai più di 50 anni e hai bisogno di occhiali, probabilmente sei adatto alla RLE.
Quasi tutti i livelli di miopia (vista corta) o ipermetropia (vista lunga) possono essere corretti con la RLE, e sono disponibili IOL con correzione dell'astigmatismo integrata. Le tecniche di impianto di lenti possono essere combinate con la chirurgia laser dell'occhio in pazienti idonei per ampliare la gamma di trattamenti dell'astigmatismo o mettere a punto il risultato della messa a fuoco.
Potresti non essere idoneo all'impianto di LIO multifocale se hai problemi preesistenti alla salute degli occhi.
Alternative alla chirurgia per la correzione della vista
La RLE è una delle tre principali categorie di operazioni per correggere la vista. Le altre due sono la correzione laser della vista e l'impianto di lenti intraoculari fachiche (PIOL).
- La correzione laser della vista non richiede l'impianto di una lente e funziona alterando la curvatura e la potenza di messa a fuoco della superficie anteriore dell'occhio
- Le PIOL sono impianti di lenti che si trovano davanti alla lente naturale invece di sostituirla
La chirurgia laser o l'impianto di PIOL sono generalmente opzioni migliori rispetto alla RLE per i pazienti più giovani che hanno ancora una lente naturale chiara e flessibile. Questo include la maggior parte dei pazienti sotto i 50 anni. La correzione laser della vista è un'opzione a rischio relativamente basso per molti pazienti sopra i 50 anni con una prescrizione di basso potere; ma l'equilibrio cambia con l'età e la flessibilità e la chiarezza della lente naturale diminuiscono. La RLE è l'opzione predefinita per la chirurgia di correzione della vista nella fascia di età superiore ai 65 anni, ma la correzione laser della vista può essere comunque un'alternativa migliore per i pazienti senza segni di cataratta e con una buona salute della superficie oculare. Il chirurgo consiglierà le migliori opzioni di trattamento dopo aver esaminato le misurazioni dei test e la salute degli occhi.
Alternative alla IOL
Diversi impianti di lenti si adattano a diversi pazienti e non tutti trarranno beneficio dall'impianto di IOL multifocale o EDOF. Le IOL monofocali possono essere più adatte se si hanno altri problemi agli occhi o se si teme di non poter sopportare bene gli effetti collaterali ottici dell'impianto di IOL multifocali. Le IOL monofocali hanno meno effetti collaterali ottici rispetto alle IOL multifocali, ma non permettono di fare a meno degli occhiali per una gamma così ampia di attività. Le monofocali potenziate, introdotte di recente, offrono una gamma di visione più ampia rispetto alle monofocali standard con una buona visione intermedia. Non presentano gli stessi problemi delle IOL multifocali in termini di disturbi visivi indesiderati. L'approccio più comunemente utilizzato nella chirurgia standard della cataratta è quello di selezionare le IOL monofocali con l'obiettivo di lasciare gli occhi ugualmente focalizzati in lontananza. Di solito sono quindi necessari occhiali per la lettura e il lavoro da vicino. Un approccio alternativo comune che utilizza le IOL monofocali è quello di mirare a una visione più chiara a distanza in un occhio e a una visione più chiara a distanza di un braccio nell'altro. Questo funziona molto bene con le IOL monofocali potenziate per offrire un maggior grado di libertà di utilizzo degli occhiali. Con entrambi gli occhi aperti, l'input visivo binoculare si combina per estendere la gamma di messa a fuoco, migliorando la visione per gli schermi dei computer e il lavoro con le mani. Anche se con le monofocali standard normalmente avresti ancora bisogno di occhiali per leggere, la visione da vicino è almeno in parte ripristinata, con compromessi ottici relativamente minimi. Questa diffusione della messa a fuoco binoculare è talvolta chiamata micromonovisione. Funziona molto bene con le IOL monofocali potenziate. Queste possono essere una buona scelta intermedia se si desidera una maggiore libertà dagli occhiali ma non si vogliono o non si hanno a disposizione le IOL multifocali. Il chirurgo discuterà con lei i pro e i contro delle diverse scelte di impianto in RLE durante la visita iniziale.
Continuare con gli occhiali o le lenti a contatto.
La RLE è elettiva. Ciò significa che si può scegliere di procedere in qualsiasi momento o di non procedere affatto. L'alternativa è continuare a portare occhiali o lenti a contatto. Gli occhiali non comportano rischi, ma possono limitare la gamma di attività che si possono svolgere in modo sicuro e confortevole, in particolare lo sport e l'esercizio fisico. Sebbene ci siano molti portatori di lenti a contatto che le indossano con successo per tutta la vita, il comfort e la tolleranza tendono a diminuire con l'età. Gli occhiali varifocali sono spesso la principale alternativa alla RLE per i pazienti più anziani. Gli occhiali varifocali hanno i loro effetti collaterali ottici. Ad esempio, avere la parte inferiore della lente varifocale focalizzata per la lettura può rendere difficile scendere le scale con sicurezza. Le IOL multifocali forniscono la gamma di messa a fuoco in modo diverso, e il problema di adattarsi agli occhiali varifocali non significa che avrai difficoltà ad adattarti anche alle IOL multifocali.
Le lenti a contatto offrono una buona visione a tutto tondo. Non si appannano durante lo sport e ti aiutano a essere più attivo; ma possono essere scomode quando si viaggia, rendono più difficili gli sport acquatici e non devono essere indossate durante la doccia o durante il sonno. L'uso delle lenti a contatto è talvolta associato a fastidio alla superficie oculare e può essere complicato da infezioni che minacciano la vista.
I rischi, gli effetti collaterali e i benefici della RLE devono essere valutati rispetto a quelli del continuo utilizzo di lenti a contatto e occhiali varifocali, poiché queste sono le principali alternative per le persone che prendono in considerazione un intervento chirurgico di correzione della vista.
La RLE viene eseguita utilizzando un anestetico in gocce o in gel, integrato da un'iniezione sul dorso della mano per rilassare il paziente, se necessario. L'anestetico può anche essere iniettato sul lato dell'occhio per evitare movimenti eccessivi. Una molletta che tiene aperte le palpebre consente di sbattere le palpebre in sicurezza durante l'intervento. Il chirurgo eseguirà l'intervento al microscopio. Il paziente sarà sdraiato sotto un telino chirurgico con aria fresca che entra da sotto. Un telo di plastica adesiva copre la pelle intorno all'occhio e tiene le ciglia lontane.

Molti centri offrono ora l'intervento chirurgico per entrambi gli occhi nello stesso giorno, ma è comunque possibile sottoporsi all'intervento chirurgico per un occhio alla volta, se si preferisce. Il chirurgo illustrerà i pro e i contro dell'intervento chirurgico in giornata per entrambi gli occhi durante il consulto. L'intervento dura in genere meno di 20 minuti per occhio. Puoi tornare a casa lo stesso giorno dell'intervento. Per preparare l'occhio all'intervento vengono somministrati farmaci dilatatori della pupilla sotto forma di gocce o di pastiglietta posizionata sotto la palpebra inferiore. Le fasi essenziali dell'intervento sono:
- Punti di ingresso: formazione di piccole incisioni di ingresso autosigillanti nella parte anteriore dell'occhio, alla giunzione tra il bianco dell'occhio e la cornea
- Capsulotomia: rimozione di un disco circolare dalla parte anteriore della membrana che copre la lente naturale, chiamata capsula del cristallino (pensa alla buccia di un chicco d'uva e avrai la giusta immagine mentale della copertura sottile e trasparente della lente naturale)
- Facoemulsificazione: liquefazione e rimozione della lente naturale dall'interno della capsula del cristallino utilizzando una sonda vibrante ad alta frequenza, lavaggio con fluido
Inserimento della IOL – iniezione della IOL e dispiegamento nella posizione naturale all'interno della capsula del cristallino utilizzando un gel di supporto per riempire la parte anteriore dell'occhio - Lavaggio e riempimento – lavaggio del gel di supporto e riempimento con fluido e antibiotici.

I laser a femtosecondi vengono talvolta utilizzati in una fase preparatoria prima di passare in sala operatoria. I laser a femtosecondi sono costosi e non offrono alcun beneficio comprovato per la vista dopo un intervento di RLE o di cataratta, ma possono rendere alcune fasi dell'operazione (la capsulotomia in particolare) più facili da eseguire per i chirurghi in modo sicuro e coerente. Questa fase laser aggiuntiva dura circa cinque minuti e viene eseguita utilizzando colliri per anestetizzare l'occhio.
In tutte le forme di chirurgia oculare, possono verificarsi problemi durante l'operazione o successivamente nel periodo di guarigione. I problemi possono provocare una perdita permanente e grave della vista (visione peggiore dello standard di guida nell'occhio interessato che non può essere corretta con occhiali o lenti a contatto). Più comunemente, i problemi possono essere corretti con modifiche nella terapia farmacologica o con un ulteriore intervento chirurgico. In genere, questi interventi aggiuntivi sono simili all'intervento originale e hanno un periodo di recupero simile.
Perdita della vista
La perdita permanente e grave della vista è significativamente più comune dopo la RLE che dopo la correzione laser della vista o l'impianto di PIOL, colpendo circa 1 paziente su 5000. Ciò può comportare una visione peggiore rispetto allo standard di guida o, in alcuni casi, la completa perdita della vista nell'occhio interessato. La perdita permanente della vista grave è tipicamente causata da un danno alla retina. Ciò può derivare da un'infezione o da una risposta infiammatoria dopo l'intervento chirurgico, dal distacco della retina dopo l'intervento chirurgico o da un'emorragia durante l'intervento chirurgico. Alcuni problemi che si verificano durante l'intervento chirurgico aumentano il rischio di problemi che minacciano la vista in seguito. Questi includono una complicanza comune dell'intervento chirurgico chiamata rottura capsulare posteriore (rottura della membrana appena dietro la IOL). Un tasso di riferimento nazionale per la rottura della capsula per tutti i chirurghi della cataratta è di poco inferiore all'1,5%. I chirurghi esperti hanno un tasso inferiore, ma tutti i chirurghi hanno almeno alcuni casi affetti da rottura capsulare posteriore. Non è sempre possibile impiantare una IOL multifocale in modo sicuro se si è verificata una rottura capsulare posteriore, e questo può significare una dipendenza dagli occhiali maggiore del previsto dopo l'intervento.
Intervento chirurgico aggiuntivo
Potrebbero essere necessari ulteriori interventi per correggere una complicanza dell'intervento iniziale. Ciò potrebbe includere il riposizionamento o la sostituzione della lente, un intervento per recuperare frammenti di lente dalla parte posteriore dell'occhio o la riparazione del distacco della retina. Con o senza RLE, i distacchi della retina sono più comuni se si è molto miopi; ma il rischio di distacco della retina è circa cinque volte superiore nei primi quattro anni dopo l'intervento di cataratta o la sostituzione della lente refrattiva. Le tecniche statistiche (formule biometriche) e le misurazioni oculari (biometria) sono utilizzate per guidare la selezione della IOL necessaria per correggere la vista. Le limitazioni nell'accuratezza di queste tecniche significano che la correzione laser della vista per mettere a fuoco con precisione è talvolta necessaria per ritoccare il risultato visivo dopo la RLE. Il motivo più comune di deterioramento visivo dopo la RLE è l'opacizzazione della capsula posteriore (PCO). Si tratta di un annebbiamento graduale della membrana appena dietro la IOL, che colpisce molti pazienti. La PCO può verificarsi mesi o anni dopo l'intervento e viene normalmente trattata con successo con una procedura laser minore una tantum chiamata capsulotomia laser YAG.
Rischi dell'uso di lenti a contatto
Continuare a portare le lenti a contatto è spesso l'alternativa principale per chi sta valutando un intervento di correzione della vista. Se si seguono i giusti consigli di sicurezza, l'uso delle lenti a contatto è a basso rischio; ma circa 1 portatore su 3000 sviluppa ogni anno una grave infezione corneale. Per ridurre al minimo questo rischio, non si dovrebbe nuotare o fare la doccia con le lenti a contatto e non si dovrebbero lavare con l'acqua del rubinetto. Dormire con le lenti a contatto, comprese quelle progettate per essere indossate durante la notte, aumenta significativamente il rischio di infezione. Le lenti morbide monouso sono più sicure di quelle non monouso.
Gli effetti collaterali sono problemi che la maggior parte dei pazienti sperimenta in una certa misura dopo l'intervento chirurgico. Normalmente migliorano con il tempo, ma non sempre si risolvono completamente.
Visione
La maggior parte dei pazienti avverte alcuni effetti collaterali di dispersione della luce e immagini indesiderate nei primi mesi dopo la RLE. Gli effetti collaterali visivi variano a seconda del tipo di IOL impiantata e sono spesso più evidenti in alcune condizioni di illuminazione rispetto ad altre. I pazienti sono comunemente consapevoli di un'ombra o di un arco di luce scintillante nella loro visione periferica dopo l'impianto di IOL monofocali o multifocali. Alcuni tipi di IOL multifocali tendono a causare aloni intorno alle luci. Le immagini sfocate o fantasma sono più comuni con altre; ma può verificarsi quasi ogni forma di effetto collaterale di dispersione della luce. È generalmente accettato che tutte le forme di IOL multifocali sono associate a più effetti collaterali ottici rispetto alle IOL monofocali. Tuttavia, le IOL multifocali producono tutte una maggiore libertà di occhiali. Gli effetti collaterali ottici possono inizialmente interferire con il lavoro o le attività del tempo libero, e in particolare con la guida notturna. Ma tendono a diminuire con il tempo.

19 pazienti su 20 sono soddisfatti o molto soddisfatti della loro vista da tre a sei mesi dopo l'impianto di IOL multifocali, e le procedure laser per trattare la sfocatura residua o l'opacizzazione capsulare posteriore (capsulotomia YAG per PCO) sono spesso utili per accelerare l'adattamento nei restanti. Ma circa l'1% dei pazienti non può adattarsi e sceglierà di sottoporsi a sostituzione della IOL, una procedura potenzialmente complicata che prevede la sostituzione della IOL multifocale per una IOL monofocale. La disponibilità di IOL monofocali migliorate offre un'alternativa valida, poiché i disturbi visivi sono molto inferiori rispetto alle IOL multifocali senza perdere completamente l'indipendenza dagli occhiali.
Comfort oculare
Nei primi mesi dopo la maggior parte degli interventi chirurgici agli occhi è comune un certo fastidio alla superficie oculare. Di solito è lieve dopo la RLE e molto variabile, spesso colpisce un occhio più dell'altro. Il trattamento e la prevenzione si basano sulla condizione che la superficie oculare sia sana prima e dopo l'intervento. I colliri lubrificanti possono essere utili e possono essere assunti in sicurezza in aggiunta agli altri farmaci, se necessario. Per i pazienti con una superficie oculare normale prima dell'intervento, i problemi duraturi sono rari.
Aspetto degli occhi
Dopo qualsiasi tipo di intervento chirurgico agli occhi, sul bianco dell'occhio sono spesso visibili delle macchie rosse. Queste sono chiamate emorragie sottocongiuntivali e sono causate da una piccola perdita di sangue sotto la membrana trasparente che ricopre la parte bianca della parete dell'occhio. Anche se possono essere piuttosto sgradevoli, le macchie rosse sono temporanee e non influiscono sulla salute dell'occhio; ma possono impiegare fino a sei settimane per scomparire completamente.
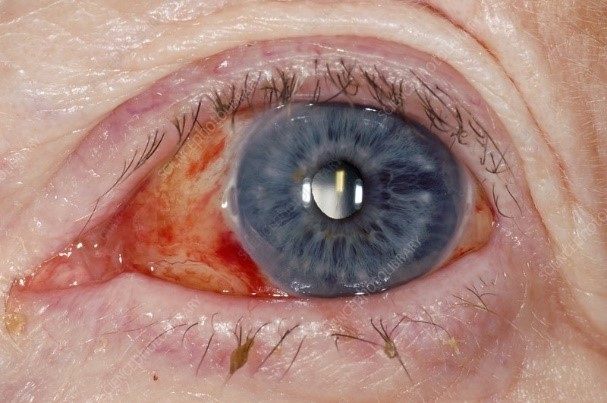
La maggior parte delle IOL non è visibile. Tuttavia, a volte si può notare un luccichio nell'occhio causato dal riflesso della parte anteriore della IOL all'interno della pupilla.
Se in età avanzata dovesse sviluppare un nuovo problema di salute oculare, l'impianto di IOL non dovrebbe impedirle di ricevere un trattamento efficace. I comuni problemi di salute dell'occhio come il glaucoma, la retinopatia diabetica e la degenerazione maculare legata all'età possono essere monitorati e trattati normalmente dopo l'impianto di IOL.
Molti pazienti con ipermetropia (vista lunga) hanno uno spazio relativamente piccolo per la circolazione del fluido attraverso la parte anteriore dell'occhio. Lo spazio si restringe man mano che il cristallino naturale si espande con l'età, lasciando questi pazienti vulnerabili a una forma di glaucoma causata dal blocco del flusso del fluido che può portare a un'improvvisa e dolorosa perdita della vista (“glaucoma ad angolo chiuso”). Nei pazienti con questa predisposizione a problemi futuri, chiamata “camera anteriore poco profonda”, la RLE può sia ridurre la necessità di occhiali, sia eliminare qualsiasi rischio di problemi futuri dovuti alla chiusura dell'angolo. Questo perché le IOL sono più sottili della lente naturale. Quindi la RLE o la chirurgia della cataratta creano più spazio per la circolazione del fluido nella parte anteriore dell'occhio
La maggior parte dei pazienti viene sottoposta all'impianto di IOL in anestesia locale. È possibile mangiare e bere normalmente prima dell'intervento e si dovrebbero assumere i normali farmaci come di consueto.
La maggior parte dei chirurghi lavora con un anestesista per monitorare la salute del paziente durante l'intervento e ottimizzare il comfort, somministrando sedativi ove necessario. Mantenga la respirazione calma, si rilassi il più possibile e cerchi di tenere ferma la testa dopo che il chirurgo l'ha posizionata in modo confortevole. Può aiutare il chirurgo ad applicare il telo e tenere le ciglia fuori dai piedi aprendo entrambi gli occhi all'inizio dell'intervento. Non c'è problema a sbattere le palpebre una volta completata l’apposizione del telo. Basta guardare dritto davanti a sé la luce brillante della sala operatoria con entrambi gli occhi aperti, e sbattere le palpebre solo quando necessario. Guardare in alto verso la luce brillante del microscopio aiuta a mantenere gli occhi nella posizione migliore. Il chirurgo le spiegherà la procedura, incoraggiandola in ogni fase. Faccia sapere al chirurgo se prova fastidio e se ha bisogno di tossire, starnutire o fare una pausa. Per la fase preliminare del laser nella RLE assistita dal laser, l'occhio viene normalmente tenuto fermo e le palpebre vengono tenute lontane con un anello di aspirazione. Ma si applicano gli stessi principi. Per aiutare l'intervento a procedere senza intoppi, guardi semplicemente dritto davanti a se con entrambi gli occhi aperti. Cerchi di non chiudere gli occhi, e sbatta le palpebre solo quando necessario.
Al termine dell'intervento, per proteggere l'occhio durante il viaggio di ritorno, potrebbe essere applicata una protezione in plastica trasparente. Il personale infermieristico le mostrerà come indossare la protezione per gli occhi durante la notte (normalmente per una settimana dopo la RLE). Può lavarsi e fare la doccia normalmente dal giorno successivo alla RLE. La maggior parte dei chirurghi consiglia di non nuotare per una settimana e di non praticare sport di contatto per un mese. Gli sport di contatto come la palestra e il jogging possono essere ripresi dal giorno successivo all'intervento. Il chirurgo le consiglierà quando sarà sicuro ricominciare a guidare. In genere, questo avviene entro pochi giorni dall'intervento. Imposti un promemoria sullo smartphone e usi le gocce antibiotiche e antinfiammatorie come prescritto per aiutare gli occhi a guarire bene. È bene lasciare almeno due minuti tra un tipo di collirio e l'altro, in modo che ciascuno di essi venga assorbito bene prima di applicare il successivo. Se si dimentica la prima volta o non si è sicuri, applicare una seconda volta il collirio non è un problema. Una certa variabilità della vista e del comfort è normale nelle prime settimane dopo la RLE ed è necessaria pazienza. Ma il disagio è solitamente lieve e la vista si riprende normalmente in modo sostanziale entro due o tre giorni, una volta che gli effetti dei farmaci dilatatori della pupilla sono svaniti.
Riferisca immediatamente al chirurgo o al pronto soccorso oculistico se dopo l'intervento avverte un dolore sempre più intenso, sensibilità alla luce, arrossamento, visione offuscata. Altri segnali di pericolo, particolarmente rilevanti per i pazienti altamente miopi (miopia) sottoposti a RLE, sono legati ai segnali di allarme di un distacco della retina. Si tratta di una nuova e improvvisa pioggia di mosche volanti, lampi di luce (anche ad occhi chiusi) e perdita del campo visivo (un'ombra o una tenda che si diffonde nella visione). La maggior parte dei distacchi di retina può essere riparata senza compromettere la vista, ma le probabilità di successo sono molto più alte se il distacco non si è diffuso al centro del campo visivo. Potresti non essere consapevole di un problema che richiede un trattamento nella fase di guarigione. Quindi assicurati di presentarti agli appuntamenti di controllo anche se i tuoi occhi sembrano a posto.
La chirurgia per correggere la necessità di occhiali o lenti a contatto non è coperta dai regimi di assicurazione sanitaria privata. La clinica dovrebbe essere chiara fin dall'inizio sul costo totale della procedura. I fattori che influenzano il costo includono il tipo di IOL utilizzato e l'uso di laser a femtosecondi. Le IOL monofocali sono generalmente meno costose di quelle multifocali, EDOF e monofocali potenziate, ma il costo delle IOL varia notevolmente. I laser a femtosecondi sono ora spesso utilizzati per tagliare con precisione i modelli per le fasi iniziali della RLE. Questa nuova e costosa tecnologia può aumentare il costo della procedura.
Le visite di controllo e il trattamento per eventuali problemi derivanti dall'intervento sono generalmente inclusi nel costo della procedura per un tempo variabile da chirurgo a chirurgo dopo l'intervento. Spesso sono necessarie regolazioni del laser per ottenere il miglior risultato dalla RLE. Anche queste sono normalmente incluse nella tariffa della procedura.La maggior parte delle cliniche non accetta una responsabilità illimitata e addebiterà un costo per ulteriori trattamenti relativi a cambiamenti naturali della prescrizione o a un nuovo problema di salute degli occhi. Potrebbe essere addebitato un costo aggiuntivo per la capsulotomia YAG, una procedura laser minore una tantum che è spesso richiesta mesi o anni dopo la RLE.
L'accomodazione è il riflesso con cui l'occhio mette a fuoco un oggetto vicino modificando la forma del cristallino naturale. Con l'età il cristallino naturale diventa meno flessibile e la capacità di accomodazione diminuisce. Ciò influisce sulla visione della lettura e sulla capacità di compensare l'ipermetropia.
L'astigmatismo è una sfocatura irregolare, ovvero un occhio "più a forma di palla da rugby che di calcio". Il primo numero della prescrizione di occhiali descrive la quantità di "vista lunga o corta". Il secondo numero descrive la quantità di astigmatismo. La maggior parte di noi ha almeno un po' di astigmatismo, e una piccola quantità può persino contribuire ad ampliare la gamma di attività che si possono svolgere senza occhiali da lettura quando si invecchia.
Biometria Questo esame prevede la misurazione dell'occhio e una serie di calcoli (formule di biometria) che aiutano a determinare il giusto potere di messa a fuoco per una IOL prima di un intervento di cataratta o di RLE.
Visione binoculare è la visione misurata con i due occhi aperti.
Cataratta Quando il cristallino naturale si appanna a tal punto da rendere la visione nebulosa, si parla di cataratta.
L'intervento di cataratta consiste nella sostituzione del cristallino naturale con una IOL. L'intervento di cataratta è identico alla RLE, ma viene eseguito nei pazienti che non vedono bene nonostante l'uso di occhiali o lenti a contatto, con l'obiettivo principale di ripristinare una visione chiara.
Congiuntiva la membrana che ricopre il bianco dell'occhio. La congiuntiva produce muco per aiutare a distribuire il film lacrimale acquoso sulla superficie dell'occhio.
Cornea la parte chiara della parete oculare nella parte anteriore dell'occhio. Due terzi del potere di messa a fuoco dell'occhio si trovano nella cornea.
Epitelio corneale lo strato cutaneo della cornea.
Topografia corneale è una scansione che mappa la curvatura superficiale della cornea.
D o diottria è un'unità di misura del potere di rifrazione di una lente.
Laser a eccimeri Questo tipo di laser rimuove il tessuto mediante vaporizzazione non termica (fotoablazione). I laser a eccimeri sono estremamente precisi e non danneggiano i tessuti circostanti. Vengono utilizzati per la LASIK e per i trattamenti con laser di superficie (PRK, LASEK e TransPRK). Possono essere utilizzati per migliorare il risultato visivo dopo l'intervento di cataratta.
Laser a femtosecondi Questo tipo di laser è progettato per tagliare qualsiasi forma 3D nei tessuti oculari chiari, come il cristallino naturale o la cornea, con un elevato grado di precisione. Funzionano creando un modello 3D di minuscole bolle di gas, che viene tracciato attraverso il tessuto bersaglio ad alta velocità. I laser a femtosecondi sono sempre più utilizzati nella chirurgia della RLE e della cataratta.
I floaters sono ombre fluttuanti proiettate sulla retina da opacità del vitreo. La maggior parte di noi è consapevole dei floaters in alcune condizioni di luce.
Glaucoma Si tratta di una condizione in cui il nervo ottico viene gradualmente danneggiato causando la contrazione del campo visivo. Se non trattati, i pazienti affetti da glaucoma possono sviluppare una "visione a tunnel". Il glaucoma è spesso associato a una pressione intraoculare più alta del normale e il trattamento è incentrato su farmaci o interventi chirurgici per abbassare la pressione intraoculare.
Ipermetropia o "vista lunga". Le persone affette da ipermetropia hanno in genere una buona vista da giovani adulti. Con l'avanzare dell'età, si ritrovano a dover ricorrere agli occhiali per lettura, e poi anche per la visione da lontano. Le persone più giovani sono in grado di compensare l'ipermetropia con l'accomodazione. La quantità di ipermetropia è indicata da un numero positivo nella prescrizione degli occhiali.
IOL (lente intraoculare) Le IOL sono piccole lenti sintetiche che vengono utilizzate per sostituire il cristallino naturale nella chirurgia della cataratta e nella RLE.
Pressione intraoculare (IOP): è la pressione del liquido all'interno dell'occhio. Viene spesso misurata con un soffio d'aria nei controlli oculistici di routine o (più accuratamente) con una goccia gialla e una luce blu.
Iride è la parte colorata dell'occhio dietro la cornea che si espande e si contrae in risposta alla luce per dilatare o restringere la pupilla.
La correzione laser della vista può essere utilizzata per correggere la vista utilizzando laser a eccimeri e/o a femtosecondi per modificare la curvatura e il potere di messa a fuoco della cornea e perfezionare la visione dopo l'intervento di cataratta.
Le ghiandole di Meibomio sono ghiandole oleifere specializzate presenti nelle palpebre che, ad ogni ammiccamento, emettono uno strato di olio stabilizzante che galleggia sopra lo strato acquoso del film lacrimale. L'infiammazione dei margini palpebrali che altera questo strato (blefarite o meibomite) è uno dei motivi più comuni di disagio oculare.
Micromonovisione È il nome che spesso viene dato alla strategia di puntare su una messa a fuoco più chiara a distanza in un occhio e una messa a fuoco più chiara a distanza di braccia nell'altro. I dati provenienti dai due occhi si combinano per ampliare la gamma di messa a fuoco dei pazienti che si sottopongono a un intervento di correzione della vista nella fascia di età degli occhiali da lettura.
IOL monofocale una IOL con un unico punto di messa a fuoco. Sono le lenti più comunemente utilizzate nella chirurgia standard della cataratta. Hanno meno effetti ottici collaterali rispetto alle lenti multifocali, ma di solito sono necessari gli occhiali per almeno alcune attività dopo l'impianto.
IOL multifocale una IOL con più di un punto di messa a fuoco chiaro. Le IOL multifocali sono spesso utilizzate nella RLE per contribuire ad aumentare la libertà dagli occhiali nel campo della visione da vicino, oltre a fornire una buona visione da lontano.
Miopia o "vista corta". Le persone affette da miopia sono in grado di vedere da vicino ma non da lontano. In genere hanno bisogno di occhiali per la prima volta da bambini in età scolare. La quantità di miopia è indicata con un numero negativo nella prescrizione degli occhiali.
Lente naturale La lente naturale si trova appena dietro la pupilla ed è sospesa da una serie di microligamenti simili a un trampolino dal muscolo ciliare, che si contrae durante l'accomodazione. La lente naturale rappresenta un terzo del potere di messa a fuoco dell'occhio ed è l'elemento flessibile della messa a fuoco. La lente naturale diventa meno flessibile con l'età. Con l'avanzare dell'età diventa anche meno chiaro. Se il cristallino naturale si appanna a tal punto da rendere la visione nebulosa, si parla di cataratta.
La facoemulsificazione è la tecnica standard per liquefare il cristallino naturale nella chirurgia della cataratta e nella RLE. L'energia erogata a frequenze ultrasoniche dalla punta di una sonda sottile e cava liquefa il cristallino. Il fluido viene lavato continuamente nell'occhio intorno alla sonda e il materiale liquefatto della lente viene aspirato. Mentre in precedenza il cristallino naturale doveva essere sgusciato via come un pisello, la facoemulsificazione consente di rimuoverlo attraverso un minuscolo foro nell'occhio. Questo sviluppo ha rivoluzionato la moderna chirurgia della cataratta. I laser a femtosecondi sono ora comunemente utilizzati per rompere il cristallino in piccoli frammenti prima della facoemulsificazione.
Opacizzazione della capsula posteriore (PCO) Nella chirurgia della cataratta e nella RLE, la IOL viene impiantata all'interno della capsula del cristallino naturale. Questa sottile membrana trasparente avvolge la IOL e la stabilizza nella posizione naturale nell'occhio. Come parte di questo processo di guarigione, la membrana spesso si appanna, causando una graduale perdita della vista dopo l'intervento. Si tratta dell'opacizzazione della capsula posteriore (PCO). Può essere trattata con successo con una piccola procedura laser una tantum chiamata capsulotomia YAG.
Presbiopia perdita della capacità di leggere e di mettere a fuoco un oggetto vicino senza l'ausilio di occhiali.
Distacco posteriore del vitreo (PVD) Con l'avanzare dell'età, il gel vitreo si riduce e spesso si stacca dalla parte posteriore dell'occhio. Per alcuni di noi questo evento passa inosservato. Per altri, invece, una nuova pioggia di floaters li spingerà a sottoporsi a una visita oculistica. I medici che visitano i pazienti dopo un PVD osservano attentamente l'eventuale attaccamento anomalo del gel alla retina che potrebbe portare a un distacco di retina.
Rifrazione È l'esame che viene eseguito per determinare i numeri della prescrizione degli occhiali e la quantità di miopia, ipermetropia o astigmatismo.
Chirurgia refrattiva è un altro nome per indicare la chirurgia di correzione della vista o la chirurgia per ridurre la necessità di occhiali e lenti a contatto.
Retina il tappeto di cellule sensibili alla luce che riveste la parte posteriore dell'occhio, talvolta descritto come "la pellicola della macchina fotografica". Le immagini vengono messe a fuoco sulla retina dalla cornea, la lente naturale. Le informazioni provenienti dalla retina vengono trasmesse attraverso il nervo ottico alle aree visive del cervello.
Distacco della retina La retina a volte si stacca dalla parete dell'occhio e dal suo apporto di sangue. È necessario un intervento chirurgico urgente per riattaccare la retina e prevenire la perdita della vista. I pazienti con miopia elevata hanno maggiori probabilità di avere un distacco di retina. I distacchi di retina sono inoltre più frequenti nei primi anni dopo l'intervento di cataratta o di RLE. I segnali di allarme sono un improvviso cambiamento della visione con perdita di campo (un'ombra scura in una parte del campo visivo), luci lampeggianti (archi di luce, anche a occhi chiusi) e una nuova improvvisa pioggia di floaters.
RLE (refractive lens exchange) si tratta di un intervento chirurgico per sostituire il cristallino naturale con una IOL. L'RLE è identico all'intervento di cataratta, ma viene eseguito su pazienti che possono vedere chiaramente se indossano occhiali o lenti a contatto. Lo scopo della RLE è quello di aiutare le persone a vedere chiaramente per un maggior numero di attività senza occhiali o lenti a contatto.
Film lacrimale Una pellicola umida multistrato che ricopre la parte anteriore dell'occhio, essenziale per la visione e il comfort. Uno strato di muco prodotto da cellule specializzate nella congiuntiva aiuta lo strato acquoso del film lacrimale a diffondersi nell'occhio. Lo strato acquoso è stabilizzato, tra un battito di ciglia e l'altro, da uno strato oleoso che forma una sottile pellicola (un po' come la benzina che galleggia sull'acqua) e agisce per prevenire l'evaporazione localizzata. Lo strato oleoso viene pompato da ghiandole specializzate nelle palpebre, chiamate ghiandole di Meibomio, ogni volta che sbattiamo le palpebre.
Acuità visiva È la principale misura della capacità visiva e viene testata chiedendo di leggere una tabella con lettere più piccole su ogni riga. Quanto più bassa è la linea che si legge, tanto migliore è l'acutezza visiva. Le misure sono espresse come frazione. Se l'acutezza visiva è 6/6 (normale), si può vedere a 6 metri ciò che una persona normovedente può vedere a 6 metri. Se l'acutezza visiva è di 6/9, si può vedere a 6 metri ciò che una persona normovedente può vedere a 9 metri di distanza, ecc. Negli Stati Uniti, la stessa misurazione viene fatta in piedi, con 6 metri che corrispondono a circa 20 piedi. Molti conoscono la definizione americana di visione normale "20/20". Questa corrisponde alla visione 6/6 nella misurazione britannica.
Vitreo: è il gel che riempie la parte posteriore dell'occhio. Tende a ridursi con l'età e accumula rughe e opacità che proiettano ombre fluttuanti (floaters) sulla retina.
La capsulotomia YAG è una piccola procedura laser una tantum utilizzata per trattare l'opacizzazione della capsula posteriore (PCO).